SADI-S Ameliyatı Hakkında Bilmek İstedikleriniz
Duodenal switch ve biliopankreatik diversiyon ameliyatları (Scopinaro prosedürü) Amerika’da yaklaşık 20 yıldan beri uygulanan ve morbid obezite tedavisinde kullanılan, metabolik etkileri açısından en güçlü ameliyatlar arasında sayılan cerrahi yöntemlerdir. SADI-S ise, standart Duodenal Switch ile etkileri açısından birebir aynı olan, fakat sadece tek anastomoz, yani mide-barsak birleşimi içermesi açısından riskleri daha düşük olan bir ameliyattır.
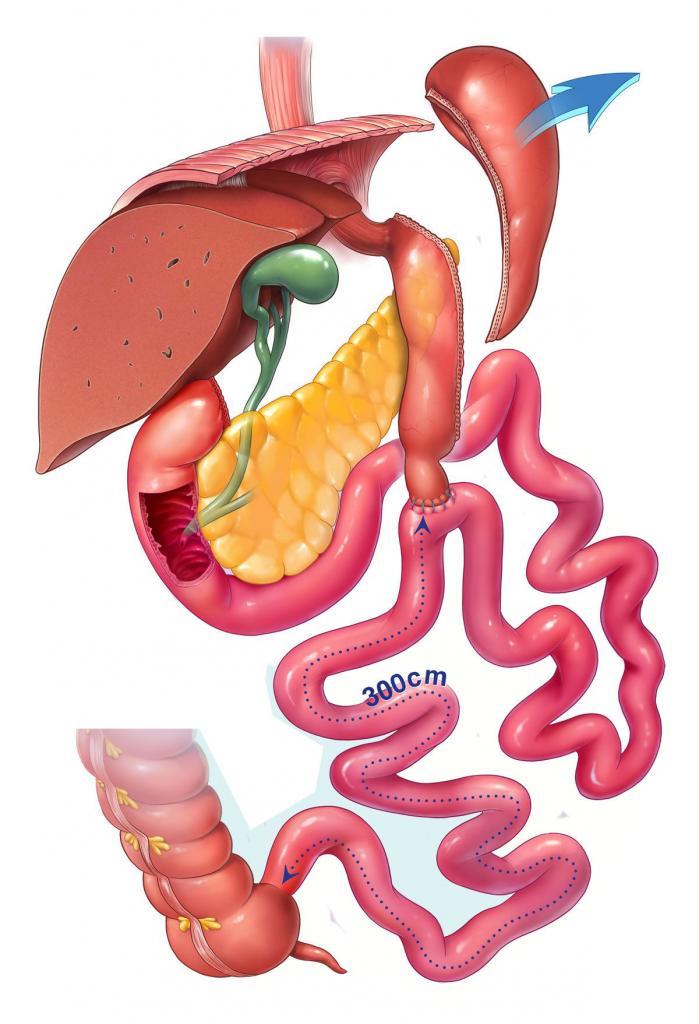
SADI-S Ameliyatı Nasıl Etki Gösterir?
Bu yöntemde, önce mide tüp haline getirilir. Sonra ortalama 6,5 metre uzunluğunda olan incebarsağın son 250 santimetrelik kısmı midenin çıkışına bağlanır. Bu sayede mideden geçen gıdalar, sindirimin başladığı ince barsağın büyük bir bölümünü atlayıp, 250 cm’lik bir incebarsakta emildikten sonra, emilim işlevi olmayan kalınbarsağa iletilmektedir. Böylece hem gıdaların belli bir kısmının emilmesi engellenerek kalori ve yağ alımı azaltılmış, hem de sindirilmemiş gıdaların incebarsağın son kısımlarına temasıyla salınan bazı hormonlar aracılığıyla kilo kaybının ve metabolik sendrom üzerindeki etkinin oluşması çok daha etkili bir şekilde sağlanmış olmaktadır.
Bir yandan gıda emilimini azaltan bu ameliyat sayesinde, incebarsaktan GLP-1 adı verilen ve tokluk merkezini uyaran bir hormonun salgılanması tetiklenmektedir. Bu sayede yeme isteği belirgin şekilde azalmaktadır. Dolayısıyla SADI-S ameliyatının asıl etkisi midenin küçülmesiyle sağlanan kısıtlayıcı etkiden çok, mide çıkışına bağlanan incebarsağa gıdaların sindirilmeden iletilmesinden kaynaklanmaktadır. www.medicorium.com SADI-S ameliyatı aynı zamanda metabolik cerrahinin diğer örnekleri olan Duodenal switch ve ileal interpozisyon ameliyatlarına benzer şekilde pankreasın insülin üretme kapasitesini arttırmakta ve vücudun insülin direncini ortadan kaldırmaktadır. Bunu sağlayan da yine inkretinler denen barsak kökenli bazı hormonlardır.
SADI-S Ameliyatı Kimlere Uygulanabilir?
Obezite cerrahisinin evrensel tıbbi kriterleri burada da geçerlidir. Obezite cerrahisi endikasyonu olan ve 16 – 65 yaş arası bütün hastalarda uygulanabilmektedir. Dünya Sağlık Örgütü ve Dünya Obezite ve Metabolik Cerrahi Federasyonu tarafından kabul edilen obezite cerrahisi sınırları vücut kitle indeksi 40 veya 35 + bir yandaş hastalığı olan kişilerdir. Şişmanlığa bağlı olarak başta diyabet (şeker hastalığı) olmak üzere, uyku apnesi, eklem bozuklukları, karaciğer yağlanması, koroner arter hastalığı, hipertansiyon, hiperlipidemi gibi hastalıklar varsa vücut kitle indeksinin 35 ve üzeri olması cerrahi müdahale için yeterlidir.
SADI-S Ameliyatından Sonra Dikkat Edilmesi Gerekenler Nelerdir?
SADI-S ameliyatında yapılan tüp mide, standart tüp mideden biraz daha geniştir. O nedenle hacim kısıtlaması tüp midedeki kadar fazla olmamaktadır. Öte yandan bu ameliyat hormonal olarak beyni uyararak tokluk hissi yarattığı için hasta istese de eskisi kadar yiyememektedir. Bütün obezite ameliyatlarımızdan sonra olduğu gibi, SADI-S ameliyatından sonra da ilk 15 gün sıvı, sonraki 15 gün püre diyetten oluşan özel bir beslenme sistemi uyguluyoruz ve çok erken dönemde katı gıda başlanan modelleri uygunsuz buluyoruz.
Kilo verme hızı fazla kilonun miktarı ile doğru orantılıdır. Bu cerrahi yöntemde hedeflenen hızlı kilo kaybı değil, ömür boyu kilo kontrolünü sağlamaktır. SADI-S ameliyatının, Duodenal Switch ameliyatlarından edindiğimiz deneyimlere göre, 20 yıl kilo kontrolü sağlaması öngörülmektedir.
Tüm emilim bozukluğu yaratan ameliyatlardan sonra olduğu gibi, SADI-S ameliyatından sonra da demir, kalsiyum, folik asit, B12 ve yağda eriyen vitaminlerin eksikliğine karşı düzenli kontroller yapılmalı ve eksiklikler yerine konmalıdır. Protein eksikliğine karşı da, proteinden zengin bir diyet ve gerekirse protein takviyeleri kullanılmalıdır.
SADI-S Ameliyatının Avantajları Nelerdir?
Kısıtlayıcı metodlara göre daha etkili ve kalıcı kilo kaybı sağlamaktadır.
Hastada ameliyat sonrası sadece kısıtlanma olmamakta, yeme isteği de azalmaktadır.
Pankreasın insülin üretimini hızlandırmakta ve vücudun insülin direncini kırmaktadır.
Gastrik bypass ameliyatlarında olduğu gibi endoskopik olarak ulaşılamayan bir mide bölümü kalmamaktadır.
Mide çıkışındaki pylor adı verilen kas yapısının görevi midenin kontrollü boşalmasını sağlamak ve safranın mideye kaçışını engellemektir. SADI-S ameliyatında pylor kası korunur. Bu nedenle hastalarda bypassta görülen ve “Dumping Sendromu” adı verilen şiddetli kusma, tansiyon düşüklüğü ve bayılmaya yol açan durum yaşanmaz.
Roux-en-Y türü ameliyatlarda barsak mideyle birleştirilmek üzere ayrılırken, barsağı besleyen ve mezo denen yaprak da bölünmektedir. Mezoda oluşan açıklıklar, ileride % 15’e yakın oranda karın içi fıtıklarına yol açarlar. Bu durum bazen kronik karın ağrısıyla seyrederken, bazen barsak düğümlenmesi, hatta barsağın bir kısmının beslenmesinin bozulması gibi ciddi sorunlara yol açabilir. www.medicorium.com SADI-S ameliyatı bu açıdan Mini-Gastrik Bypass ameliyatına benzemekte ve mezo açıklığı oluşturulmadığından, bu risk de en aza indirgenmektedir.
Kısıtlayıcı obezite cerrahisi metodları da kilo vermeye paralel olarak metabolik sendrom parametrelerini düzeltirler. Kan şekeri daha düzenli hale gelir, çoğu hastada insülin ihtiyacı ortadan kalkar ya da azalır. SADI-S ameliyatında bu metabolik etkiler ameliyat yapılır yapılmaz başlar ve ilerleyen günlerde artarak devam eder. Yani şekerin düzelmesi için zayıflamanın beklenmesi gerekmez.
SADI-S Ameliyatının Dezavantaj ve Komplikasyonları Nelerdir?
Tüp mide ameliyatına göre anatomi ve fizyolojiyi daha fazla bozan bir ameliyattır.
SADI-S ameliyatından sonra demir, kalsiyum, folik asit, B12 ve yağda eriyen vitaminlerin eksikliği gözlenebilir. Bazı vakalarda hipoproteinemi görülebilir.
Barsak pasajı hızlandığı için ameliyattan sonraki ilk günlerde ishal görülebilir. Bunun sayısı barsağın adapte olması ile giderek azalır ve çok az sayıda hastada rahatsız edecek sıklıkta devam edebilir.
Emilim bozukluğuna bağlı kötü kokulu gaita oluşabilir.
Diğer tüm ameliyatlardaki trokar yerinden kanama, yara enfeksiyonu, anesteziye ait komplikasyonlar, organ yaralanmaları, anastomoz kaçağı gibi risk ve komplikasyonlar bu ameliyatta da geçerlidir. Çok ciddi bir komplikasyon yaşanması oranı 1-2/1000 olarak bildirilmiştir.
Kaynaklar:
- 1.Sánchez-Pernaute A, Rubio Herrera MA, Pérez-Aguirre E, et al. Proximal duodenal-ileal end-to-side bypass with sleeve gastrectomy: proposed technique. Obes Surg. 2007;17:1614–8.CrossRefPubMedGoogle Scholar
- 2.Sánchez-Pernaute A, Pérez-Aguirre E, Díez Valladares L, et al. “Right-angled” stapled latero-lateral duodeno-jejunal anastomosis in the duodenal switch. Obes Surg. 2005;15:700–2.CrossRefPubMedGoogle Scholar
- 3.Sánchez-Pernaute A, Pérez-Aguirre E, García Botella A, et al. Prophylactic closure of trocar orifices with an intraperitoneal mesh (Ventralex®) in laparoscopic bariatric surgery. Obes Surg. 2008;18:1489–91.CrossRefPubMedGoogle Scholar
- 4.Scopinaro N, Gianetta E, Civalleri D, et al. Bilio-pancreatic bypass for obesity: I. An experimental study in dogs. Br J Surg. 1979;66:613–7.CrossRefPubMedGoogle Scholar
- 5.Scopinaro N, Gianetta E, Civalleri D, et al. Bilio-pancreatic bypass for obesity: II. Initial experience in man. Br J Surg. 1979;66:618–20.CrossRefPubMedGoogle Scholar
- 6.Scopinaro N. Biliopancreatic diversión: mechanisms of action and long-term results. Obes Surg. 2006;16:683–9.CrossRefPubMedGoogle Scholar
- 7.Hess DS, Hess DWS. Biliopancreatic diversion with a duodenal switch. Obes Surg. 1998;8:267–82.CrossRefPubMedGoogle Scholar
- 8.DeMeester TR, Fuchs KH, Ball CS, et al. Experimental and clinical results with proximal end-to-end duodenojejunostomy for pathologic duodenogastric reflux. Ann Surg. 1987;206:414–24.CrossRefPubMedGoogle Scholar
- 9.Dolan K, Hatzifotis M, Newbury L, et al. A clinical and nutritional comparison of biliopancreatic diversion with and without duodenal switch. Ann Surg. 2004;2410:51–6.CrossRefGoogle Scholar
- 10.Marceau P, Biron S, Hould FS, et al. Duodenal switch improved standard biliopancreatic diversion: a retrospective study. Surg Obes Relat Dis. 2009;5:43–4.CrossRefPubMedGoogle Scholar
- 11.Deitel M. César Roux and his contribution. Obes Surg. 2007;17:1277–8.CrossRefPubMedGoogle Scholar
- 12.Mason EE, Ito C. Gastric bypass. Ann Surg. 1969;170:329–39.CrossRefPubMedGoogle Scholar
- 13.Rutledge R. The mini-gastric bypass: experience with the first 1274 cases. Obes Surg. 2001;11:276–80.CrossRefPubMedGoogle Scholar
- 14.Scopinaro N, Gianetta E, Civalleri D, et al. Two years of clinical experience with bilio-pancreatic bypass for obesity. Am J Clin Nutr. 1980;33:506–14.PubMedGoogle Scholar
- 15.Baltasar A, Bou R, Cipagauta LA, et al. “Hybrid” bariatric surgery: bilio-pancreatic diversion and duodenal switch—preliminary experience. Obes Surg. 1995;5:419–23.CrossRefPubMedGoogle Scholar
- 16.Sánchez-Pernaute A, Rodríguez R, Rubio MA, et al. Gastric tube volume after duodenal switch and its correlation to short-term weight loss. Obes Surg. 2007;17:1178–82.CrossRefPubMedGoogle Scholar
- 17.Schirra J, Göke B. The physiological role of GLP-1 in human: incretin, ileal brake or more? Regul Pept. 2005;128:109–15.CrossRefPubMedGoogle Scholar
- 18.Villamayor Blanco L, Llimera Rausell G, Jorge Vidal V, et al. Nutritional assessment at the time of hospital-admission: study initiation among different methodologies. Nutr Hosp. 2006;21:163–72.PubMedGoogle Scholar
- 19.Scopinaro N, Adami GF, Marinari GM, et al. Biliopancreatic diversion. World J Surg. 1998;22:936–46.CrossRefPubMedGoogle Scholar
- 20.Marceau P, Biron S, Hould F-S, et al. Duodenal switch: long-term results. Obes Surg. 2007;17:1421–30.CrossRefPubMedGoogle Scholar
- 21.Hess DS, Hess DW, Oakley RS. The biliopancreatic diversion with the duodenal switch: results beyond 10 years. Obes Surg. 2005;15:408–16.CrossRefPubMedGoogle Scholar
- 22.Goldner WS, Stoner JA, Lyden E, et al. Finding the optimal dose of vitamin D following Roux-en Y gastric bypass: a prospective, randomized, pilot clinical trial. Obes Surg. 2009;19:173–9.CrossRefPubMedGoogle Scholar
- 23.Einarsdóttir K, Preen DB, Clay TD, et al. Effect of a single “megadose” intramuscular vitamin D (600000 IU) injection on vitamin D concentrations and bone mineral density following biliopancreatic diversion surgery. Obes Surg (Epub). 2010. doi: 10.1007/s11695-009-0024-3.Google Scholar
- 24.Pories WJ, Swanson MS, MacDonald KG, et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg. 1995;222:339–50.CrossRefPubMedGoogle Scholar
- 25.Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery: a systematic review and meta-analysis. JAMA. 2004;292:1724–37.CrossRefPubMedGoogle Scholar
- 26.Buchwald H, Estok R, Fahrbach K, et al. Weight and type 2 diabetes after bariatric surgery: systematic review and meta-analysis. Am J Med. 2009;122:248–56.CrossRefPubMedGoogle Scholar
