Şeker Hastalığının Ameliyatla Tedavisi Konusunda Bilmek İstediğiniz Her Şey
Bu makalede metabolik cerrahi (Tip 2 Diyabetin Laparoskopik Cerrahi Tedavisi) hakkında aklınıza gelen tüm soruların yanıtlarını bulacaksınız. Eğer diyabet cerrahisi veya halk dilindeki adı ile şeker ameliyatı prosedürüne dair bilgi almak için tıklayınız.
Obezite Cerrahisiyle Metabolik Cerrahi Farkı
Bariatrik cerrahi kilo kaybına ek olarak,hastaların anlamlı bir kısmında tip 2 diyabet, hipertansiyon, obstrüktif uyku apnesi, hiperlipidemi gibi yandaş hastalıklarda da düzelmeye neden olur. Santral obezitenin yol açtığı bu yandaş hastalık ve durumlar metabolik sendromu meydana getirirler. Bu düzelme, sadece kısıtlayıcı ameliyatlarla kıyaslandığında, kısıtlayıcı ve emilimi azaltıcı ameliyatlarda daha fazla görülür. Bu düzelmenin arkasındaki mekanizmanın, kilo kaybı ve gıda alımının kısıtlanmasına ek olarak, insulin üretimi ve etkisini kontrol eden barsak hormonlarındaki değişiklikler olduğu düşünülmektedir.

Bariatrik cerrahi, yani obezite cerrahisinin tip 2 diabet üzerindeki olumlu etkilerinin kanıtlanması, laparoskopik metabolik cerrahinin geliştirilmesine yol açmıştır. Laparoskopik Sleeve Gastrektomi + Duodenoileal interpozisyon, Laparoskopik Sleeve Gastrektomi + Duodenojejunal Bypass, Laparoskopik Sleeve Gastrektomi + Jejunoileal İnterpozisyon bu bağlamda geliştirilen metabolik ameliyatlardır. Bu operasyonlar obez hastalarda olduğu kadar, normal kilodaki hastalarda dahi tip 2 diabetin tedavisi amacıyla uygulanabilirler.
Tip 2 Diyabet Metabolik Cerrahiyle Nasıl Düzeliyor?
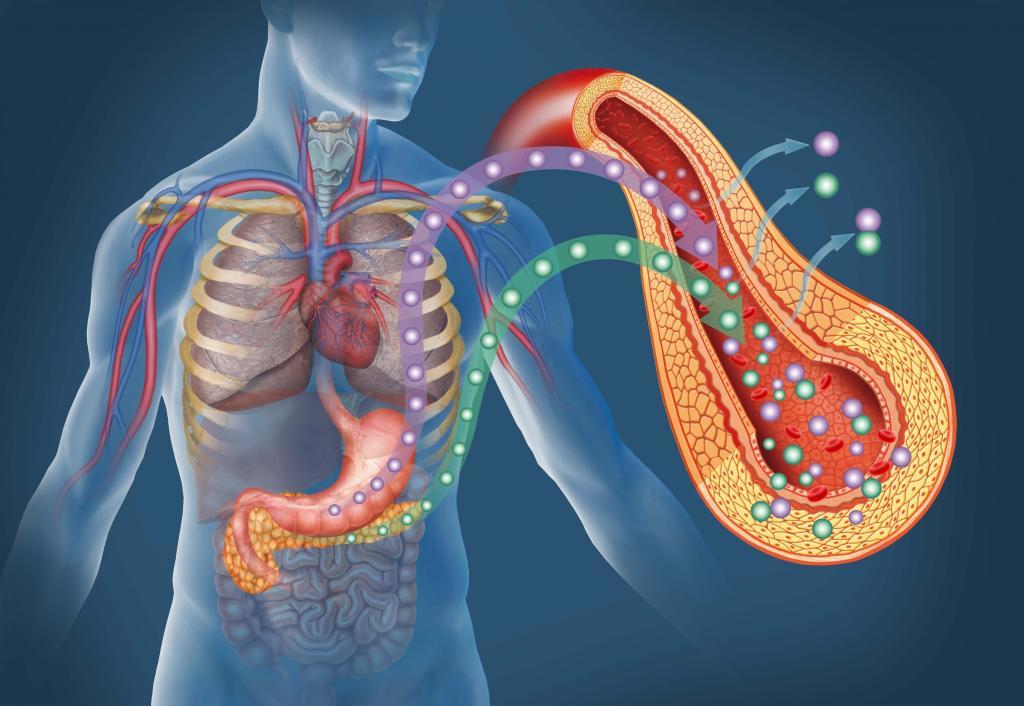
İnsülin kan şekerini kontrol altında tutan bir hormon, yani kimyasal bir maddedir. Metabolik cerrahide midenin bir kısmı alınır ve ince barsakla bağlantısı yeniden düzenlenir. Bu operasyon, insülinin salgılanmasını ve etkisini kontrol eden çeşitli barsak kökenli hormonlarda değişikliklere neden olur. Metabolik cerrahi tip 2 şeker hastalığını birden çok faktörün sonucu olarak iyileştirir. Bunlardan bazıları inkretin düzeylerinde artma, anti-inkretinlerin azalması, ghrelin seviyesinde düşüş, leptin etkinliğinin artması, midenin hızlı boşalması, kalori kısıtlaması ve kilo kaybıdır.
İnkretinler Nelerdir?
Bunlar glukoz yani kan şekeri varlığında insulin salgılanmasını arttıran barsak kimyasallarıdır. En önemli inkretin GLP1 (Glukagon benzeri peptid-1) olup, ince barsağın son kısmı olan ileuma gıda teması ile salgılanır. Metabolik cerrahide ince barsak bileşimi yeniden düzenlendiği için gıdalar ileuma daha hızlı erişir ve bu da GLP 1’in erken üretimine yol açar. GLP-1 insülin üreten hücrelerin (pancreas beta hücreleri) sayısında artışa ve bu hücrelerin hipertrofisine, boyutlarının artmasına neden olur. Böylece insulin üretimi artar. Bu kimyasal madde, aynı zamanda insulin reseptörlerinin, yani algılayıcılarının sayısının artmasına yol açarak da insulin etkinliğini arttırır.
Anti-İnkretinler Nelerdir?
Bunlar, ince barsağın ilk kısmı olan duodenum, yani oniki parmak barsağı gıdalarla karşılaştığında açığa çıkan kimyasal maddelerdir. İnsülin üzerinde negative etkileri vardır ve kan şekerinin yükselmesine yol açarlar. Metabolik cerrahide duodenum bypasslandığı, yani atlandığı için gıdalar duodenuma girmemektedir ve bu nedenle antiinkretin düzeyleri düşmektedir. Böylece, insulin üzerindeki olumsuz etkileri de azalmaktadır.
Ghrelin Nedir?
Bu, esas olarak midenin fundus adı verilen üst kısmından salgılanan bir kimyasal maddedir. Esas etkisi iştahı arttırmaktır. İnsülin üzerinde de olumsuz etkileri vardır. Sleeve gastrektomi, yani tüp mide ameliyatı metabolic cerrahinin bir parçasıdır. Sleeve gastrektomide fundus çıkarılmaktadır. Böylece ghrelin üretimi azalmaktadır. Bu da, insulin üzerindeki olumsuz etkisini ortadan kaldırmaktadır.
Hızlanmış Mide Boşalmasının Etkisi Nedir?
Sleeve gastrektomi midenin hızlı boşalmasını sağlar. Bu, kan şekeri düzeylerinin normalleşmesi üzerinde olumlu etki yapar. Gıdaların ince barsaklara hızlı girişine neden olur ve GLP-!’in mide boşalmasını yavaşlatıcı etkisini dengeler.
Kalori Kısıtlamasının Etkisi Nedir?
Sleeve gastrektomi metabolik cerrahinin bir parçasıdır. Mide hacmini küçülterek gıda ve dolayısıyla kalori alımını kısıtlar. Azalmış kalori alımı hücrelerdeki insulin algılayıcı reseptörlerin sayısını ve insulin duyarlılığını arttırır. Bu sayede kan şekeri normal seviyelere gelir. Normal kilolu şeker hastalarında sleeve gastrektomi bu amaçla kalori kısıtlaması için uygulanır, kilo kaybı amacıyla değil.. Obez diyabetiklerde ise, daha fazla kalori kısıtlaması sağlayacak ve kilo kaybı sağlayacak şekilde gerçekleştirilir.
Kilo Kaybının Etkisi Nedir?
Sleeve gastrektomi, yani tüp mide ameliyatı kalori kısıtlanmasına ve kilo kaybına yol açar. Kilo kaybı normal kan şekeri seviyelerinin sağlanması üzerinde olumlu etkiye sahiptir. Kilo kaybı insulin etkinliğini arttırır, pancreas beta hücrelerindeki hücre hasarını azaltır. Normal kilolu şeker hastalarında uygulanan metabolic cerrahide kilo kaybı hedeflenmez ve görülmez.
Laparoskopik Metabolik Cerrahinin Tipleri Nelerdir?
Pratik olarak, tüm obezite ameliyatları ciddi sayıda hastada diyabet gibi yandaş hastalıkların düzelmesini sağladıkları için metabolic cerrahidir. Ayrıca spesifik olarak Tip 2 diyabetin tedavisi için tasarlanmış ameliyatlar da vardır. Bunlar hem obez, hem de normal kilolu şeker hastalarında uygulanabilir. Bunlar arasında en popular olanlar Laparoskopik Sleeve Gastrektomi + Duodenoileal interpozisyon, Laparoskopik Sleeve Gastrektomi + Duodenojejunal Bypass, Laparoskopik Sleeve Gastrektomi + Jejunoileal İnterpozisyon ameliyatlarıdır.
Kimler Metabolik Cerrahi İçin Uygundur?
18-65 yaş arasında olan, ameliyata engel sağlık sorunu olmayan, 3 yıldan uzun, 20 yıldan kısa süredir şeker hastalığı olan, son 1 yılda kilo kaybı olmayan, son 3 ayda insulin veya şeker hapı ile stabil kalan, tokluk Serum C Peptid seviyeleri 0.9’un (ng/ml) üzerinde olan şeker hastaları metabolik cerrahi için uygundur.
Kimler Metabolik Cerrahi İçin Uygun Değildir?
Tip 1 diyabeti olan, diğer endokrin hastalıklardan muzdarip, cerrahiye engel olacak ağırlıkta kalp ve solunum hastalıkları olan hastalar metabolic cerrahi için uygun adaylar değildir. Tip 1 diyabette insulin salınımı olmadığı veya çok çok az olduğu için metabolik cerrahi faydalı olamaz. LADA (Latent Otoimmun Adult Diabeti) olarak adlandırılan, geç başlangıçlı ve yavaş seyirli özel bir diyabet tip 1 alt grubu vardır. Yetişkin çağda saptandığında yanlışlıkla Tip 2 diyabet olarak değerlendirilirler. Bu vakalarda metabolik cerrahi tehlikelidir. Bu hastalar ameliyattan önce spesifik testlerle aday grubu dışında tutulmalıdır.
Uzun süreli diyabetiklerde pankreas beta hücreleri azalmıştır ve bu iyileşme oranını etkiler. Hastalığın erken evrelerinde ameliyatı gerçekleştirmek en iyisidir. Beta hücre kitlesi serum C peptid seviyeleri ile doğrudan saptanabilir. C peptid, beta hücrelerinden insülinle birlikte salgılanır. Üretilen her insulin molekülü ile bir molekül de C-Peptid salınır. Bu nedenle, C-peptid seviyeleri doğrudan üretilen insulin seviyesini ve beta hücre kitlesini gösterir.

Metabolik Cerrahinin Sonuçları Nasıldır?
Hastaların % 95’inde şeker hastalığı düzelmektedir. Hastaların % 65’den fazlasında HbA1c düzeyleri 6’nın altına inmekte ve % 30’unda 6-7 arasında kalmaktadır. Hastalar insulin ve tablet kullanımını tamamen bırakmaktadır.
Tip 2 Diyabette İyileşmeyi Etkileyen Faktörler Nelerdir?
Şeker hastalığının süresi, ameliyat öncesindeki insulin gereksinimi, hasta yaşı, vücudun insulin salgılama miktarı şeker hastalığındaki düzelmeyi etkileyen ve belirleyen faktörlerdir.
Metabolik Cerrahiden Önce Hangi Tetkikler Gerekir?
Öncelikle hastanın kalp-solunum sistemlerinin tam bir değerlendirmesi yapılır. Açlık ve tokluk kan şekeri seviyeleri, HbA1c, tokluk C-Peptid ve Anti-GAD antikor seviyeleri ölçülür. Hastalarda şeker hastalığının böbrek ve gözlerde yol açtığı hasar da değerlendirilmelidir.
Metabolik Cerrahinin Komplikasyonları Nelerdir?
Komplikasyonlar son derece düşük oranlardadır. Hayati tehlike neredeyse yoktur. Olası bazı problemler stapler hattından kaçak, ameliyat sonrası solunum desteği ihtiyacı, akciğer enfeksiyonu, hasta yaşlı ve kalp problemleri varsa kalp krizi riski, bacak toplardamarlarında pıhtı oluşması, barsak tıkanıklığı ve erken dönemde idrar yapma güçlüğüdür. Bütün bu problemler nadirdir ve erken farkedildiğinde başarılı şekilde tedavi edilebilir. Şeker hastalığının yol açtığı risklerle kıyaslandığında cerrahinin riskleri son derece düşük kalmaktadır.
Metabolik Cerrahinin Büyük Damarlardaki Etkisi Nasıldır?
Şeker hastalığı vücudun çeşitli bölümlerindeki damar duvarlarında daralmaya yol açar. Kalp, beyin, bacaklar, erkeklerde penis gbi çeşitli organlara giden kan akımının azalması, kalp krizi, inme, bacaklarda ülser ve gangrene ve sertleşme bozukluklarına yol açar. Cerrahi bu problemler gelişmeden uygulanacak olursa, bu komplikasyonlardan kurtulunabilir veya en yıllarca geciktirilebilir. Hastada bu problemler zaten varsa bile, en azından kötüleşmesi durdurulur ve hatta kan akımında ve buna bağlı problemlerde bazı düzelmeler sağlanabilir.
Metabolik Cerrahinin MikroVasküler Etkileri Nasıldır?
Artmış kan şekeri seviyeleri ve kan şekerindeki dalgalanmalar böbrek, göz, retina gibi bazı organ ve dokuların fonksiyonlarını bozar. Bu durum böbrek yetmezliği ve görme kaybına kadar gidebilir. Metabolik cerrahi kan şekeri düzeylerini normale döndürür ve dalgalanmaları önler. Bu problemler ameliyat sırasında yoksa, oluşmaları önlenebilir veya yıllarca geciktirilebilir. Zaten oluşmuşlarsa bile kısmi de olsa düzelmeler sağlanabilir.
Metabolik Cerrahinin Maliyeti Nasıldır?
Bariatrik ve metabolik ameliyatlar nispeten pahalı ameliyatlardır. Maliyetlerin büyük bölümü kullanılan stapler gibi özellikli malzemelerden kaynaklanır. Yoğunbakımda 1-3 gün kalma zorunluluğu, uzun yatış süreleri diğer nedenlerdir. Uzun vadede sağlayacağı mükemmel sonuçlar düşünülerek, metabolic cerrahi gelecekteki sağlıklı yaşama yapılan bir yatırım gibi düşünülmelidir. Şeker hastalığı tedavi edilmezse yol açacağı metabolik ve tıbbi komplikasyonlar metabolik cerrahinin maliyetinden çok daha fazlasına neden olacaktır. Metabolik cerrahi ile diyabetin düzeltilmesi bu maliyetleri anlamlı sayıda hastada ortadan kaldıracaktır.
Kaynaklar:
- ↵
- Leyton O. Diabetes and operation: a note on the effect of gastrojejunostomy upon a case of mild diabetes mellitus with a low renal threshold. Lancet 1925;206:1162–1163CrossRefGoogle Scholar
- ↵
- Friedman MN,
- Sancetta AJ,
- Magovern GJ. The amelioration of diabetes mellitus following subtotal gastrectomy. Surg Gynecol Obstet 1955;100:201–204PubMedGoogle Scholar
- ↵
- Sjöström L,
- Lindroos AK,
- Peltonen M, et al.; Swedish Obese Subjects Study Scientific Group. Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med2004;351:2683–2693CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Pories WJ,
- Swanson MS,
- MacDonald KG, et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg 1995;222:339–350; discussion 350–352CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Rubino F,
- Schauer PR,
- Kaplan LM,
- Cummings DE. Metabolic surgery to treat type 2 diabetes: clinical outcomes and mechanisms of action. Annu Rev Med 2010;61:393–411CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Rubino F,
- Marescaux J. Effect of duodenal-jejunal exclusion in a non-obese animal model of type 2 diabetes: a new perspective for an old disease. Ann Surg 2004;239:1–11CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Rubino F,
- Gagner M. Potential of surgery for curing type 2 diabetes mellitus. Ann Surg2002;236:554–559CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Rubino F,
- Kaplan LM,
- Schauer PR,
- Cummings DE; Diabetes Surgery Summit Delegates. The Diabetes Surgery Summit consensus conference: recommendations for the evaluation and use of gastrointestinal surgery to treat type 2 diabetes mellitus. Ann Surg 2010;251:399–405CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Cummings DE,
- Cohen RV. Beyond BMI: the need for new guidelines governing the use of bariatric and metabolic surgery. Lancet Diabetes Endocrinol 2014;2:175–181CrossRefPubMedGoogle Scholar
- ↵
- Dixon JB,
- O’Brien PE,
- Playfair J, et al. Adjustable gastric banding and conventional therapy for type 2 diabetes: a randomized controlled trial. JAMA 2008;299:316–323CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Mingrone G,
- Panunzi S,
- De Gaetano A, et al. Bariatric surgery versus conventional medical therapy for type 2 diabetes. N Engl J Med 2012;366:1577–1585CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Schauer PR,
- Kashyap SR,
- Wolski K, et al. Bariatric surgery versus intensive medical therapy in obese patients with diabetes. N Engl J Med 2012;366:1567–1576CrossRefPubMedWeb of ScienceGoogle Scholar
- Ikramuddin S,
- Korner J,
- Lee WJ, et al. Roux-en-Y gastric bypass vs intensive medical management for the control of type 2 diabetes, hypertension, and hyperlipidemia: the Diabetes Surgery Study randomized clinical trial. JAMA 2013;309:2240–2249CrossRefPubMedWeb of ScienceGoogle Scholar
- Courcoulas AP,
- Goodpaster BH,
- Eagleton JK, et al. Surgical vs medical treatments for type 2 diabetes mellitus: a randomized clinical trial. JAMA Surg 2014;149:707–715CrossRefPubMedGoogle Scholar
- ↵
- Halperin F,
- Ding SA,
- Simonson DC, et al. Roux-en-Y gastric bypass surgery or lifestyle with intensive medical management in patients with type 2 diabetes: feasibility and 1-year results of a randomized clinical trial. JAMA Surg 2014;149:716–726CrossRefPubMedGoogle Scholar
- Liang Z,
- Wu Q,
- Chen B,
- Yu P,
- Zhao H,
- Ouyang X. Effect of laparoscopic Roux-en-Y gastric bypass surgery on type 2 diabetes mellitus with hypertension: a randomized controlled trial. Diabetes Res Clin Pract 2013;101:50–56CrossRefPubMedGoogle Scholar
- Wentworth JM,
- Playfair J,
- Laurie C, et al. Multidisciplinary diabetes care with and without bariatric surgery in overweight people: a randomised controlled trial. Lancet Diabetes Endocrinol2014;2:545–552CrossRefPubMedGoogle Scholar
- Parikh M,
- Chung M,
- Sheth S, et al. Randomized pilot trial of bariatric surgery versus intensive medical weight management on diabetes remission in type 2 diabetic patients who do NOT meet NIH criteria for surgery and the role of soluble RAGE as a novel biomarker of success. Ann Surg2014;260:617–622; discussion 622–624CrossRefPubMedGoogle Scholar
- ↵
- Schauer PR,
- Bhatt DL,
- Kirwan JP, et al.; STAMPEDE Investigators. Bariatric surgery versus intensive medical therapy for diabetes—3-year outcomes. N Engl J Med 2014;370:2002–2013CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Mingrone G,
- Panunzi S,
- De Gaetano A, et al. Bariatric-metabolic surgery versus conventional medical treatment in obese patients with type 2 diabetes: 5 year follow-up of an open-label, single-centre, randomised controlled trial. Lancet 2015;386:964–973CrossRefPubMedGoogle Scholar
- Ikramuddin S,
- Billington CJ,
- Lee WJ, et al. Roux-en-Y gastric bypass for diabetes (the Diabetes Surgery Study): 2-year outcomes of a 5-year, randomised, controlled trial. Lancet Diabetes Endocrinol2015;3:413–422CrossRefPubMedGoogle Scholar
- Ding SA,
- Simonson DC,
- Wewalka M, et al. Adjustable gastric band surgery or medical management in patients with type 2 diabetes: a randomized clinical trial. J Clin Endocrinol Metab2015;100:2546–2556CrossRefPubMedGoogle Scholar
- Cummings DE,
- Arterburn DE,
- Westbrook EO, et al. Gastric bypass surgery vs intensive lifestyle and medical intervention for type 2 diabetes: the CROSSROADS randomised controlled trial. Diabetologia2016;59:945–953CrossRefPubMedGoogle Scholar
- Courcoulas AP,
- Belle SH,
- Neiberg RH, et al. Three-year outcomes of bariatric surgery vs lifestyle intervention for type 2 diabetes mellitus treatment: a randomized clinical trial. JAMA Surg2015;150:931–940CrossRefPubMedGoogle Scholar
- ↵
- Gloy VL,
- Briel M,
- Bhatt DL, et al. Bariatric surgery versus non-surgical treatment for obesity: a systematic review and meta-analysis of randomised controlled trials. BMJ 2013;347:f5934Abstract/FREE Full TextGoogle Scholar
- ↵
- Thaler JP,
- Cummings DE. Minireview: hormonal and metabolic mechanisms of diabetes remission after gastrointestinal surgery. Endocrinology 2009;150:2518–2525CrossRefPubMedWeb of ScienceGoogle Scholar
- Madsbad S,
- Dirksen C,
- Holst JJ. Mechanisms of changes in glucose metabolism and bodyweight after bariatric surgery. Lancet Diabetes Endocrinol 2014;2:152–164CrossRefPubMedWeb of ScienceGoogle Scholar
- ↵
- Salehi M,
- Woods SC,
- D’Alessio DA. Gastric bypass alters both glucose-dependent and glucose-independent regulation of islet hormone secretion. Obesity (Silver Spring) 2015;23:2046–2052CrossRefPubMedGoogle Scholar
- Tremaroli V,
- Karlsson F,
- Werling M, et al. Roux-en-Y gastric bypass and vertical banded gastroplasty induce long-term changes on the human gut microbiome contributing to fat mass regulation. Cell Metab 2015;22:228–238CrossRefPubMedGoogle Scholar
- Dirksen C,
- Jørgensen NB,
- Bojsen-Møller KN, et al. Mechanisms of improved glycaemic control after Roux-en-Y gastric bypass. Diabetologia 2012;55:1890–1901CrossRefPubMedGoogle Scholar
- Breen DM,
- Rasmussen BA,
- Kokorovic A,
- Wang R,
- Cheung GW,
- Lam TK. Jejunal nutrient sensing is required for duodenal-jejunal bypass surgery to rapidly lower glucose concentrations in uncontrolled diabetes. Nat Med 2012;18:950–955CrossRefPubMedGoogle Scholar
- Ryan KK,
- Tremaroli V,
- Clemmensen C, et al. FXR is a molecular target for the effects of vertical sleeve gastrectomy. Nature 2014;509:183–188CrossRefPubMedWeb of ScienceGoogle Scholar
