Bu makalede mini gastrik bypassın temel özellikleri, endikasyonları, hasta seçimi, teknik detayları, komplikasyonlar ve tartışmalı konular, revizyonu ve revizyon ameliyatı olarak kullanımı ile ameliyat sonrası takip konusunda bilinmesi gereken tüm konulara yer vereceğiz.
Mini Gastrik Bypass (Tek Anastomozlu Gastrik Bypass) Temel Bilgiler:
Mini Gastrik Bypass Ameliyatının Tarihçesi:
Mini gastrik bypass ameliyatı ilk kez 1997 yılında North Carolina Üniversite Hastanesi’nde travma cerrahı olan Dr Robert Ruthledge tarafından, karnından ateşli silahla yaralanan bir hastada uygulanmıştır. Zorunluluk nedeniyle gerçekleştirilen bu mide anatomisi devamlılığı onda mini gastrik bypass fikrinin gelişmesini sağlamıştır. Midenin rekonstrüksiyonu eski Billroth II ameliyatına benzer, ancak daha uzun ve daha dar bir mide poşu oluşturulur.
2000 yılında Dr Ruthledge Amerikan Obezite ve Metabolizma Cerrahisi yıllık kongresinde mini gastrik bypass verilerini sundu. Bir çok cerrah bu ameliyatı safra reflüsü ve tehlikeli kaçaklara yol açan eski tip Mason loop bypass ameliyatıyla karıştırdığı için ciddi bir direnişle karşılaştı.
2005 yılında Iowa Üniversitesi’nden Dr Eric Demaria North Carolina’daki 5 ayrı hastaneden derlenen 32 hastanın incelendiği “Mini gastrik bypassın komplikasyonları ve Roux-en-Y’ye revizyonu” makalesini yayınladı. Bununla birlikte, bu makaledeki vakalrın çoğu Dr Ruthledge tarafından eğitilmemiş olan Dr Steven Olchowski tarafından gerçekleştirilmişti ve tekniğe aykırı olarak mide poşu çok kısaydı. Doğan tartışmalar üzerine Dr Ruthledge Amerika’daki cerrahi kariyerini askıya aldı ve tüm dünyada doğru mini gastrik bypass tekniğini öğretme misyonunu üstlenerek tüm ülkelerde belli cerrahlarla işbirliği içerisine girdi.
Türkiye’de Ruthledge ile ilk temasa geçen ve onun tarafından Platinum Instructor olarak sertifikasyon sağlanan Dr Murat Üstün, ülkemizde mini gastrik bypass ameliyatlarının doğru şekilde tanınması ve yapılması için Dr Ruthledge ile birlikte mini gastrik bypass sertifikasyon kursları düzenlemektedir. Bunlardan ilki 2018 yılında Adana Bölge Hastanesi’nde gerçekleştirilmiş, burada teorik eğitimin yanısıra canlı yayında Dr Ruthledge tarafından primer, Murat Üstün tarafından ise revizyon mini gastrik bypass ameliyatları da gerçekleştirilerek 100’ün üzerinde katılımcıya bronz sertifikaları verilmiştir.
Zamanla giderek daha fazla sayıda yayınla incelenen uzun vadeli sonuçlarda mini gastrik bypassın sleeve gastrektomi ve Roux-en-Y ameliyatlarına güvenlik, yaşam kalitesi, kalıcılık ve revizyon kolaylığı açısından üstünlüğü gösterilmiştir.
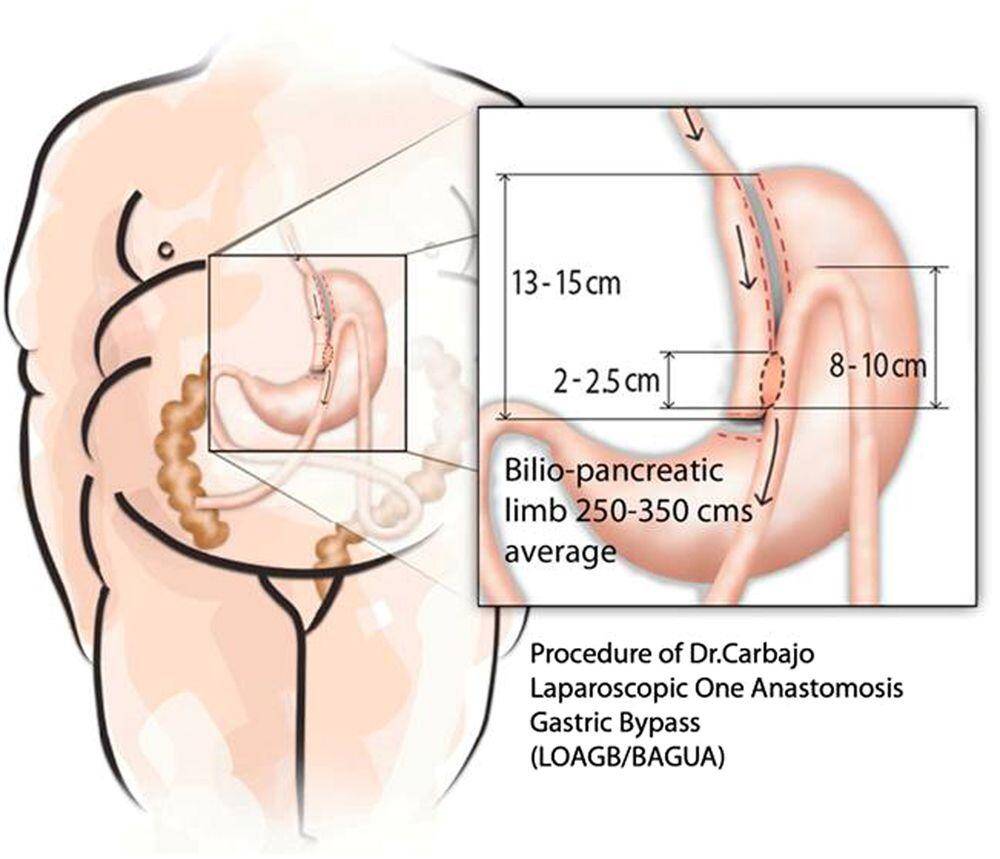
2002’de İspanya’dan Prof Miguel Carbajo Dr Ruthledge’nin yayınlarını inceledikten sonra mini gastrik bypassın modifiye bir versiyonunu uygulamaya başlamıştır. Bu modifikasyon, 8-10 santimlik bir getirici barsak ansının reflüyü azaltmak için yerçekiminden faydalanmak üzere mide poşuna tespit edilmesini içerir.
Ruthledge Carbajo tarafından 2004’deki İspanya Obezite Derneği toplantısına davet edilerek, her iki bariatrik ameliyat seçeneği sunulmuştır. Carbajo kendi modifikasyonunu OAGB (One Anastomosis Gastric Bypass) veya Bagua (Bypass Gastrico de una Anastomosis) olarak adlandırmıştır.
2012 Ağustos’unda Dr Ruthledge, Kular ve Deitel öncülüğünde Paris’te ilk mini gastrik bypass konsensus toplantısı gerçekleştirilmiştir. İkinci toplantı da yine Paris’te Kasım 2013’de olmuştur. 2014’de IFSO (Uluslararası Obezite Cerrahisi Derneği) Montreal yıllık konferansı sırasında ilk mini gastrik bypass kursunu düzenlemiştir. 2015’de Viyana kongresinde Kular, Deitel ve Ruthledge önderliğinde Mini Gastrik Bypass kulübü hayata geçirilmiştir. Ülkemizden ilk üyesi yine Dr Murat Üstün olan kulüp,, her yıl toplanmaktadır.
2018’de IFSO mini gastrik bypassı ana ameliyat teknikleri arasında kabul ettiğini bildirmiştir, ancak “mini” isminin kullanılmamasını, sadece Tek Anastomozlu Gastrik Bypass denmesini talep etmiştir. Bu konuda tartışmalar hala devam etmektedir.
Mini Gastrik Bypass mı Tek Anastomozlu Gastrik Bypass mı?
Dr Mario Musella Dr Ruthledge’ın mini gastrik bypass tekniğinin eski Dr Mason loop bypass tekniğinden farklılılarını şöyle özetliyor:
-Mason loop bypass geniş ve kısa, yatay bir mide poşu oluşturur. Bu nedenle safrayı getiren barsaktan mide ve yemek borusuna safra reflüsü en önemli sorundur.
-Mini gastrik bypass tekniğinde ise midenin ayrılması Crow’s foot denilen, mide çıkışına, yani pylora 3-4 cm mesafeden başlar. Midenin gövde ve antrum bileşkesinden ayrılan uzun bie mide poşu, Treitz ligamentinden 200 cm mesafeden bir ince barsakla birleştirilir. Roux-en-Y gastrik bypass yönteminin aksine barsağın yukarıya gelmesinde hiçbir güçlükle karşılaşılmaz ve anastomoz kolonun, yani kalınbarsağın önünden yapılır.
Dr Musella, mide poşunun uzun ve dar olmasının önemine dikkat çekiyor. Stapler kalibrasyon tüpünden en fazla 1 cm geriden konmalıdır ve tüp mide ameliyatının aksine mide-yemek borusu bileşkesine 1-2 cm’den fazla yaklaşılmasına gerek yoktur. Böylece tüp mide ameliyatında kaçakların en çok görüldüğü bu bölgeden uzak kalınmış ve kaçak riski neredeyse sıfırlanmış olur.
Mini gastrik bypassla anti-reflü Bagua tekniği arasında da farklılıklar vardır. Bagua tekniği mide poşu ile barsak arasında latero-lateral yani yan-yan bir anastomoz oluşturur. Mide poşunun hazırlanması da yatay olarak başlar. Jejunum 6-10 dikişle mide poşundaki stapler hattına tespit edilir. Tüm barsak mesafesi ölçülür ve gastrojejunostomi orta seviyeden yapılır. Biliopankreatik ve ortak kanalların uzunluğu neredeyse eşittir (250-350 cm) ve her BMI değeri için 10-50 cm bypasslanmış ince barsak sayılır. Ortak kanalın en az 250-300 cm olmasına dikkat edilir.
Özellikle barsak ölçümlerindeki farklılık nedeniyle mini gastrik bypass ve Bagua aynı ameliyat değildir. Bununla birlikte aynı ameliyat grubundadır ve bu gruba pre-pylorik tek anastomozlu gastrik bypass diyebiliriz.
Dünyada Uygulanan Mini Gastrik Bypass Sayıları
IFSO başkanı Prof Almino Ramos son yıllarda tüm dünyada mini gastrik bypass ameliyatı sayılarında dramatik bir artış görüldüğünü bildiriyor. Tüp mide ameliyatı halen en çok tercih edilen yöntem olmakla birlikte, tüm diğer yöntemler giderek azalırken sadece primer ve revizyon mini gastrik bypass sayıları artış göstermektedir. Bununla birlikte, ameliyat sayılarındaki artış eşit değildir. İngiltere, İsrail, Mısır, İsviçre, Avustralya, Arjantin çok daha hızlı adapte olurken, Amerika’da halen MGB’ye karşı bir önyargı sürmektedir.
5. IFSO Obezite Cerrahisi Veritabanı’ndaki bilgilere (2019) atıf yapan Prof Ramos, mini gastrik bypassın süper morbid obezlerde kilo vermede Roux-en-Y ve tüp mide ameliyatına üstünlüğünü gösteren kanıtlar bulunduğunu bildiriyor. Bu avantajlarına karşın, ameliyat sonrası kas iskelet ağrılarındaki artış yönünden daha fazla araştırmaya ihtiyaç duyuluyor.
Sonuç olarak, mini gastrik bypass artık ana akım obezite cerrahisi yöntemlerinden biridir. Sadece vaka sayıları değil, araştırma ve yayınların sayısı da giderek artmaktadır. 2018’de bu artış % 31’e ulaşmıştır. Mini gastrik bypassın teknik kılavuzları da son derece netleşmiştir. MGB Kulüp üyelerinden 58 kişiyle birlikte yaptığımız ankete göre bu anahtar noktalar şunlardır:
-Kalibrasyon tüpü çapı 34-40 mm arasında olmalı, yaş veya BMI’a göre değişmemelidir.
-Stapler hattı güçlendiricilerin kullanımı standart değildir.
-Mide-barsak anastomozu 45 mm olmalıdır.
-Büyük omentumun bölünmesi rutin değildir, zorunda olunursa yapılmalıdır.
-Peterson boşluğunun kapatılması rutin değildir.
-Toplam barsak uzunluğunun ölçümü rutin değildir.
-Non-obez diyabetik hastalar için minimum BMI aralığı 25-30’dur.
-5 cm üstündeki hiatal herniler aynı ameliyatta rutin olarak kapatılmalıdır.
-Ağır reflü vakalarında Roux-en-Y revizyonu düşünülmelidir.
-Rutin postoperatif mide koruyucu kullanımı 3-6 aydır.
-Hayat boyu kullanılacak vitaminler multivitamin, kalsiyum, demir, vitamin D ve üç ayda bir B12 enjeksiyonudur.
-Bypass mesafesinin arttırılması ağır kilo geri alımında en uygun revizyon seçeneğidir.

Mini Gastrik Bypass’ın En Büyük Üstünlükleri:
İdeal obezite ameliyatı minimal risk ve komplikasyonlarla gerçekleştirilip, kalıcı kilo kaybı sağlayabilen, yandaş hastalıkları düzeltebilen, yaşam kalitesini iyileştiren ve yaşam beklentisini uzatan yöntemdir. Bu bağlamda, mini gastrik bypass gerçekten de teknik olarak uygulanması kolay ve sorun olduğunda revizyonu kolay bir metod olarak öne çıkmaktadır. Gelecek yıllarda en çok uygulanan revizyon ameliyatı olması mümkündür. MGB etkin ve güçlü bir ameliyattır, ancak doğru teknikle uygulanması ve temel prensiplerinin çiğnenmemesi şartıyla…
Eskiden beri Roux-en-Y gastrik bypass taraftarı olan ve hatta kendi adıyla bir band ürettirip, kendisine de banded bypass ameliyatı uygulattıran Prof Mal Fobi bile, 2010 yılında kongreye gelirken en iyi bariatrik ameliyat olarak BPD-DS ve banded bypassı tartışmak üzere geldiğini, ancak Ruthledge ve Kular’ın sunumlarından sonra mini gastrik bypass hakkındaki fikirlerinin değiştiğini söylemiştir.
2016’da Hindistan’daki Mohak Bariatrik ve Robotik Cerrahi Merkezi’nde konsültan olarak başlayan Fobi, 2765 mini gastrik bypass vakasının sonuçlarını paylaşmıştır. Buna göre sadece üç vakada safra reflüsü nedeniyle, beş vakada da aşırı kilo kaybı ve hipoproteinemi nedeniyle gastrik bypassa revizyon gerekmiştir. 4500 vakada protein malnutrisyonu nedeniyle ölüm görülmemiştir. Anemi ve marjinal ülser oranları normal bypasstan yüksek değildir. Safra reflüsü ve yeni gelişen reflü oranları tüp midenin altındadır.
7000 gastrik bypass, 3000 de diğer obezite amleiyatlarından gerçekleştirdikten sonra, Mal Fobi mini gastrik bypassın teknik olarak kolay uygulanabilir, süper morbid obezlerde de çok etkili bir yöntem olduğunu söylemektedir. “Tüm kişisel ve politik ön yargıların aksine, söylemek benim için zor olsa da mini gastrik bypass banded gastrik bypasstan üstün bir ameliyattır.” diye de eklemektedir.
Mini gastrik bypass için relatif kontrendikasyonlar mevcuttur. Siroz, ağır reflü, geniş mide fıtığı, ciddi inflamatuar barsak hastalığı, evre I-II obezite, ağır sigara içiciler, ameliyat sonrası takip sorunu olacak hastalar gibi..
Mini Gastrik Bypass Ameliyatı Kimlere Uygundur? Hasta Seçimi Nasıl Olmalıdır?
Mini gastrik bypass kısıtlayıcı etkisi de olan ama daha çok emilim azaltıcı etkisiyle, Roux-en-y ile daha kompleks bir ameliyat olan biliopankreatik diversiyon arasında yer alabilecek bir ameliyattır. MGB için hasta seçiminde de diğer obezite cerrahisi yöntemlerindeki kurallar geçerlidir, ancak mini gastrik bypassın özellikle uygun olduğu hasta alt grupları da vardır.
-Yaş ve BMI: Genç ergenlerde (13 yaş) ve yaşlı hastalarda da mükemmel sonuçlar bildirildiğinden, obezite cerrahisine uygun olan ve sağlık durumu elveren tüm hastalar MGB için adaydır. Ancak yaşlı hastalarda emilim azaltıcı mesafe konusunda dikkatli olunmalı ve biraz daha kısa tutulmalıdır. Dahası, mini gastrik bypass süper morbid obez hastalarda da mükemmel sonuçlara sahiptir ve emilim azaltıcı bölüm % 60 gibi yüksek miktarda tutulursa, çok daha kompleks bir ameliyat olan biliopankreatik diversiyonla karşılaştırılabilecek düzeyde sonuçlar sağlayabilir.
-Metabolik yandaş hastalıklar: Yoğun abdominal (santral, visseral) obezitesi olan ve/veya ilerlemiş metabolik sendromu olan hastalar, mükemmel metabolik etkilerinden dolayı MGB için özellikle uygun adaylardır. Metabolik etkinliğinin yüksekliği mini gastrik bypassı vücut kitle indeksine bakmaksızın Tip 2 diyabet hastalaro için de mükemmel bir seçenek haline getirir. Mini gastrik bypassın uzun dönemli iyileşme veya ilerlemiş hastalığı olanlarda düzelme sağladığı ve bu etkisinin tüp mide ve RnY bypassın üzerinde olduğu kanıtlanmıştır.
-Reflü ve Hiatal Herni: Özofajiti olsun olmasın (non-displastik Barrett özofagus dahil), reflü hastalığı olan obez hastalar da basınç düşürücü etkisi nedeniyle mini gastrik bypass için uygun adaylardır.
-İnce Barsağın Durumu: İnce barsak anastomozu içerdiği için, MGB ameliyatında ince barsakların serbest olması gerekir. Daha önce geçirilmiş karın içi ameliyatlara bağlı olarak yapışıklıkları olan hastalarda ince barsaklar özenle serbetleştirilmelidir. Sadece ince barsağın serbest hale getirilemediği “donmuş pelvis” vakalarında gerek mini gastrik bypass, gerekse barsağı ilgilendiren tüm karma prosedürler kontrendikedir. Bazı uzmanlar ince barsağın 3.5 m’den kısa olduğu durumları MGB için kontrendikasyon kabul etmekteyse de, tüm ince barsak ölçülebiliyorsa ve uygun şekilde bypasslanırsa sorun olmamaktadır.
-Başarısız Diğer Ameliyatlardan Sonra Revizyon Cerrahisi: Mide bandı ve tüp mide gibi başarısız olmuş kısıtlayıcı ameliyatlardan sonra mini gastrik bypassın revizyonda mükemmel bir seçenek olduğu gösterilmiştir. Günümüzde tüp mide ameliyatının popülerliği gözönüne alınırsa, önümüzdeki on yıl içinde tüp mideden mini gastrik bypassa revizyon ameliyatının en sık revizyonel cerrahi olacağı öngörülebilir. Aynı zamanda bir antireflü prosedür olduğundan mini gastrik bypass sleeve gastrektomiden sonra gelişen reflü vakalarında da bir ikinci seçenek olabilir. Reflü üzerindeki etkinliği Roux-en-Y ile benzerdir, ancak uzun vadeli ve kalıcı kilo kaybı konusunda daha etkindir.
-Özel gereksinimler: Obez kronik alkol tüketiciler ve sigara içenler ameliyattan en az 6 ay önce bunları bırakmalıdır. Herhangi bir ilaç bağımlılığı varsa en az 3 yıllık bir eradikasyon periyodu iyi olacaktır.
Mini gastrik bypass sonuçlarını optimize etmekte hasta seçimi anahtardır, ancak diğer ameliyatlardan çok da farklı değildir. Süper ve süper-süper obez gruplarda ameliyat riskleri daha yüksek olmakla birlikte, mini gastrik bypass bu hastalarda çok iyi bir altarnatiftir.
Mini Gastrik Bypass Sonrası Beklenen Kilo Kaybı Ne Olmalıdır?

Kısıtlayıcı etkiyle emilim azaltıcı etkiyi başarıyla harmanlaması ve beslenme konforunun daha yüksek olması, diğer obezite ameliyatlarıyla kıyaslandığında mini gastrik bypassı en güçlü metodlardan biri haline getirmektedir. Mini gastrik bypass sonrası en büyük kilo kaybı ilk yılda olur ve fazla kilonun % 70 veya daha fazlası verilir. Literatür bilgileri kilo kaybının yavaşlamakla birlikte ikinci ve üçüncü yılda da sürerek plato yaptığını ve 8-10 yılda fazla kilo kaybı oranının % 75-70 düzeyinde kaldığını göstermektedir.
Bir çok yayın tüp mide ameliyatıyla kıyaslandığında mini gastrik bypassın üstünlüğünü göstermektedir. Carbajo ve arkadaşları uzun vadede Roux-en-Y gastrik bypass ve sleeve gastrektomiden daha üstün olduğunu göstermiştir. 1-2-5 yıllık takiplerde tüp mide ile RnY bypass arasında anlamlı fark yoktur. Shivakumar ve arkadaşları 36 aylık takiplerde kilo kaybı anlamında tüp mide ile mini gastrik bypass arasında anlamlı fark olmasa da, yandaş hastalıklarda düzelme, yaşam kalitesi ve BAROS skoru açısından mini gastrik bypassın önde olduğunu bildirmiştir.
Mini gastrik bypassla Roux-en-Y gastrik bypass arasındaki karşılaştırmalı çalışmalar 5 ve 10 yıllık takiplerde mini gastrik bypassın üstünlüğünü ortaya koymuş, sadece bir randomize çalışma, eşit olduğunu bildirmiştir. Süper obezlerde sleeve Roux-en-Y gastrik bypassla kıyaslandığında daha etkin olduğu kanıtlanmıştır.
Dr Fawal ve Dr Chetan Parmar da kilo kaybı anlamında RnY’den üstün sonuçlar bildirmiştir. Fawal aynı zamanda revizyon cerrahisinde kısıtlayıcı yöntemlerden sonra daha başarılı kilo kaybı sağladığını eklemiştir. WJ Lee’nin karşılaştırmalı çalışmasında tüp mide ameliyatından sonra revizyon yapıldığında mini gastrik bypass Roux-en-Y’yi ikiye katlayan bir kilo kaybı sağlamıştır. Diğer bazı çalışmalar ilk yılda kilo kaybının yakın olduğunu, ikinci yıldan sonra MGB grubu lehine arttığını bildirmektedir.
Kilo kaybı ve yandaş hastalıkların düzelmesi anlamında mini gastrik bypass kesinlikle Roux-en-Y gastrik bypass ve sleeve gastrektomiden daha etkilidir. Çünkü daha metabolik bir ameliyattır, bu nedenle daha yüksek malnutrisyon riskine karşı da dikkatli olunmalıdır. IFSO tarafından artık tanınmış bir ameliyat olmasına karşın, barsak uzunluklarını belirlerken safra reflüsü ve protein malnutrisyonu arasındaki denge hassaslıkla ayarlanmalıdır.
Yaş ve Vücut Kitle İndeksi İle İlişkili Sonuçlar:
Çok sayıda obezite ameliyatı seçeneği vardır ve bunlar literatür desteği, hasta özellikleri, cerrahın deneyimi ve her ülkedeki cerrahi trendlere göre değişen oranlarda uygulanmaktadır. İsrail örneğinde, 31 merkezden toplanan veriler değerlendirilmiştir. Mini gastrik bypass İsrail’de 2014’de uygulanmaya başlanmıştır. Sayılar giderek artmış olup, şu anda ülkede en popüler ameliyat haline gelmiştir ve tüm obezite ameliyatlarının % 46’sını oluşturmaktadır. Tüm diğer yöntemler ise azalma eğilimindedir.
İsrail’de tüp mide ameliyatlarındaki azalmanın nedenleri stapler hattı kaçakları, kilo geri alımı ve reflüye bağlı Barrett özofagusudur. Mini gastrik bypass daha kolay, daha az kompleks, daha hızlı ve daha etkili bir yöntem olarak Roux-en-Y’ye tercih edilmektedir. Ayrıca süper-süper obezlerde uygulanması nispeten daha kolay, etkinliği ise tartışmasız olarak her iki yöntemin de üstündedir. Vücut kitle indeksi 35’in altındaki hastalarla ilgili yayın az olsa da, kilo kaybı ve metabolik komplikasyonların çözülmesi anlamında
Roux-en-Y’ye benzer başarılı sonuçlar alınmaktadır.
Geriatrik, yani ileri yaşlı hasta grubunda operasyon morbidite ve mortalitesi ile ameliyat sonrası relatif hareketsiz yaşama karşın kalıcı kilo kaybı anlamında da MGB öne çıkmaktadır. Adolesanlarda da mini gastrik bypass etkili kilo kaybı ve yandaş hastalıklarda düzelme sağlamakta, tüp mide, mide bandı ve RnY bypassla kıyaslandığında daha az orta ve uzun vadeli komplikasyona yol açmaktadır.
Mini Gastrik Bypass İle Yandaş Hastalıklarda Düzelme Nasıldır?
Mini gastrik bypass hakkında başlangıçtaki şüpheler tamamen geçmişte kalmıştır ve artık geçerli bir obezite cerrahisi metodudur. Bir çok çalışmada yandaş hastalıklar üzerindeki başarısı kanıtlanmıştır ve bazı vakalarda diğer metodlara üstünlüğü de gösterilmiştir.
Wang’ın mini gastrik bypassla tüp mide ameliyatını karşılaştırdığı çalışmada, gerek kilo kaybı, gerekse Tip 2 diyabet, hipertansiyon ve uyku apnesinde düzelme açısından mini gastrik bypassla daha iyi sonuçlar alınmıştır. Yine Wang başka bir çalışmasında mini gastrik bypassla Roux-en-Y bypassı karşılaştırmış ve hem kilo kaybı, hem de Tip 2 diyabette düzelme açısından mini gastrik bypassın üstünlüğünü kanıtlamıştır.
DeLuca mini gastrik bypassla tüp mideyi karşılaştıran iki farklı çalışmayı incelemiştir. İlki Seetharamiah ve arkadaşlarının çalışması olup, kilo kaybı, hipertansiyon düzelmesi ve yaşam kalitesi açısından fark olmadığı bildirilmiştir. Ancak 1 yıl sonra Tip 2 diyabetin düzelmesi konusunda MGB daha iyi sonuçlar sağlamıştır. Diğer çalışma Ruiz-Tovar çalışması olup, MGB’nin kısa ve uzun dönemde Tip 2 diyabet, hipertansiyon ve dislipidemi düzelmesi açısından tüp mideden daha üstün olduğu gösterilmiştir.
2005’de Lee ve arkadaşları mini gastrik bypassla Roux-en-Y’yi aynı yandaş hastalıkların düzelmesi açısından karşılaştırmıştır. İki yıl sonra MGB en az RnY düzeyinde düzelme sağlamıştır. Cerrahiden 5 yıl sonra ise MGB hastaları normal vücut kitle indeksi sınırlarında kalmaya devam ederken, RnY hastaları obezite grubuna ilerlemişlerdir.
Dolayısıyla mini gastrik bypass obeziteyle ilişkili hastalıklarda gerek tüp mide, gerekse Roux-en-Y bypasstan daha iyi sonuçlar sağlamaktadır. Literatürdeki kanıtların artması için daha fazla randomize kontrollü çalışmaya ihtiyaç vardır.
Reflü ve Mide Fıtığı:
Obeziteyle reflü arasında paralel bir ilişki vardır. Mini gastrik bypassta mide barsak bileşkesi gıda ve mide sıvıları, safra, pankreas salgıları gibi enzimlerin bir karışımıyla temas etmektedir. Bu sıvıların midede gastrite, yemek borusuna ulaşırsa da reflü özofajite yol açabileceği mini gastrik bypassa en çok yöneltilen eleştirilerdendir. En ciddi korku da reflünün mini gastrik bypass tarafından tetiklenebileceği ve yemek borusu kanserine yol açabileceği endişesidir. Oysa bugüne kadar mini gastrik bypass ameliyatlarında 1 tek vaka dışında mide poşu veya yemek borusu kanseri bildirilmemiştir.
Elbette mide fıtığı varlığında mide poşunun yukarıya kaymaması için fıtığın onarılması mantıklıdır. Ağır reflüsü olan vakalarda pHmetri, impedans çalışmaları, manometri gibi ileri tetkiklerle alt özofageal sfinkterin yeterliliğinin değerlendirilmesi uygun olabilir. Ancak literatürde mini gastrik bypasstan sonra reflü ile ilgili çok az yayın vardır.
Mini gastrik bypass düşük basınçlı bir sistemdir ve dolayısıyla reflüyle ilgili endişeler eskiden olduğu kadar yoğun değildir. Safra gastriti daha sık olabilir, ama bunun da patolojik bir olay olup olmadığı net olarak ortaya konmamıştır.

Mini Gastrik Bypass ve Yaşam Kalitesi:
Obez bireylerde yaşam kalitesi belirgin şekilde düşüktür. Bu fiziksel, mental ve sosyal durumu kapsar ve obezite cerrahisiyle bu değerler diğer tedavi yöntemlerinden çok daha anlamlı şekilde düzelir. Dahası, yaşam kalitesi verilen kilo miktarıyla direk ilişkilidir ve mental durumdaki düzelme depresyon belirtilerinin azalmasından özgüven artışına kadar çok yönlüdür.
Lee ve arkadaşlarının çalışmasında sosyal fonksiyon, fiziksel durum ve emosyonel durum sorgulanmıştır ve tüm hastalarda belirgin düzelme bildirilmiştir. Bruzzi ve arkadaşlarını ameliyat sonrası GIQLI skorunu değerlendirdiği çalışmada, ameliyat grubunda sosyal, psikososyal ve fiziksel fonksiyonlar anlamlı derecede düzelmiştir.
Taha ve Abuzeid 1520 hastayı değerlendirdikleri çalışmalarında hastaların fiziksel kondisyonları, ilişkileri, depressif semptomları, antidepresan kullanımları, kendine güvenleri ve seksüel aktivitelerinde belirgin düzelme bildirilmiştir.
Mini gastrik bypass diğer cerrahi yöntemlerle karşılaştırıldığında daha basit bir teknik, daha güvenli bir ameliyat sonrası periodla birlikte, yaşam kalitesinde anlamlı düzelme sağlamaktadır.
Mini Gastrik Bypass Ameliyatına Hazırlık Nasıldır?
Diğer tüm obezite cerrahisi yöntemlerinde olduğu gibi, burada da doğru hasta seçimi, hazırlık ve eğitim en iyi sonuca ulaşmak için anahtar önemdedir. Bütün hastalar öncelikle ameliyata uygunluk açısından değerlendirilmeli, kardiyoloji ve göğüs hastalıkları tarafından incelenmelidir. Özellikle bazı vitamin ve mineral düzeylerini de içeren ameliyat öncesi laboratuar testleri gerçekleştirilmelidir. Düzeltilmesi gereken eksiklikler ameliyattan önce düzeltilmelidir. Son olarak da tüm hastalar ameliyattan önce mutlaka gazlı içecek, alkol ve sigara tüketimini durdurmalıdır.
Uzun vadede mükemmel sonuçlara ulaşmanın en önemli etkeni hasta eğitimidir. Hastaların oldukları ameliyat hakkında detaylı bilgiye sahip olmaları ve cerrahiden sonra neler yapmaları gerektiği konusunda bilinçli olmaları başarıyı arttırır. Neyi, nasıl ve ne zaman yemeleri gerektiğini, nelerden kaçınmaları gerektiğini bilmek zorundadırlar. Bu bilgiler ameliyat öncesi hazırlık döneminde bariatrik diyetisyenimiz tarafından verilmektedir. Ancak bilgilendirilmiş onam formunu imzalayarak ameliyata onay veren her hasta, bu konuda bilgilenmenin kendi sorumluluğunda olduğunu da bilmelidir. Aynı bilgilere ailenin de sahip olması, gerçekçi beklentilerle yola çıkılması ve ameliyat sonrası önerilere uyulması sorun yaşanmadan sürecin tamamlanmasını kolaylaştırır.
Düzenli olarak kontrole gelmeniz, sosyal medyada yararlı paylaşımlarımızı ve Obezite Destek grubumuzu takip etmeniz uzun vadeli başarınız açısından çok önemlidir.
Kimler Mini Gastrik Bypass Ameliyatı Olamaz?
Aslında diğer obezite ameliyatları için de geçerli olan bazı kesin kontrendikasyonlar vardır:
-Kabul edilemez düzeyde anestezi riski
-Gebelik
-Bilinen kanser
-Aktif karın içi enfeksiyon
-Karaciğer sirozu Child C
-Dengesiz psikopatolojik durumlar
-Aktif ilaç bağımılığı
Bu arada bariatrik cerrahi için bazı göreceli kontrendikasyonlar da vardır:
-Önceden varolan endokrin problemin yetersiz tedavisi
-Sigara kullanımı
-Düşük sosyo ekonomik durum (ameliyat sonrası beslenme gereksinimlerinin karşılanamayacağı düzeyde)
-Kansızlık ve besin eksiklikleri
Özellikle mini gastrik bypass ameliyatlarına engel olabilecek özel durumlar ise:
-Crohn hastalığı ve inflamatuar barsak hastalıkları. Bu otoimmun hastalıkların ince barsağı nasıl etkilediği tam olarak bilinemeyeceğinden, bu hastalarda tüp mide ameliyatı tercih edilmeli, barsağa müdahaleden kaçınılmalıdır.
-Primer kısa barsak, yani toplam barsak uzunluğunun 350 cm’den kısa olması veya bir nedenle ameliyatla kısaltılmış olması.
Doğru şekilde uygulandığında mini gastrik bypass güvenli ve etkili bir prosedürdür, ancak tekniğin standardizasyonu zorunludur. Tekniğe sıkı sıkıya uyulduğunda olası komplikasyonlar yok denecek kadar azdır.
Mini Gastrik Bypass Tekniğinin Standardizasyonu:
Şu anki IFSO başkanı Dr Lilian Kow, laparoskopik bariatrik ameliyatların ortalama bir saat veya zor vakalarda daha uzun sürebileceğini belirtiyor. Ağır obezitesi olan vakalarda pozisyona bağlı problemler yaşanması sık görülen bir durumdur. Bu nedenle özellikle süper morbid obez vakalarda mini gastrik bypass teknik kolaylığı ve hızıyla da öne çıkmaktadır.
Mide Poşunun (Yeni Midenin) Oluşturulması:
Mini gastrik bypass ameliyatında yeni mide poşu ortalama 18-20 cm uzunluğunda olmalıdır. Mide poşu oluşturulurken midenin arkasına incisura denilen seviyeden geçilmeli, 36 F kalibrasyon tüpü üzerinden işlem sürdürülmelidir. Mide-yemek borusu bileşkesine çok fazla girilmeden işlem tamamlanmalıdır. Mide poşunun dar ve uzun olması safra reflüsünü engelleyecek en önemli teknik detaydır. Ancak ne kadar mide uzunluğunun safra reflüsünü önlemeye yeteceği ile ilgili çalışma yoktur. Ancak genelde vakaların % 40’ından azında mide poşuna safra reflüsü görülürkeni sadece % 3 vakada özofagusa reflü gözlenmiştir. Bu oran, evre A’dan daha ileri reflü özofajiti olanlarla aynıdır.
Mide-Barsak Anastomozu:
Brezilya’dan Dr da Silva, mini gastrik bypassın mükemmel sonuçlarına karşın, mideye safra reflüsü ve özellikle de yemek borusuna safra reflüsü konusunda ciddi eleştiriler olduğunu belirtiyor. Mini gastrik bypass, klasik cerrahların bildiği Billroth II’den çok farklı bir tekniğe sahiptir. Billroth II’de oluşturulan 30-40 cm’lik getirici barsak mesafesi, mini gastrik bypassta 150 cm’den fazladır. Mini gastrik bypassla Carbajo versiyonu arasında da hem emilimi azaltan barsak uzunluğu, hem de antireflü dikişler gibi farklar vardır. Carbajo Tek Anastomozlu Gastrik Bypass’ta tüm barsak uzunluğunun ölçülmesi gerekirken, mini gastrik bypass ta buna gerek yoktur.
Barsak ansı mutlaka antekolik ve antegastrik olmalı, yani mide ve kalınbarsağın önünde yer almalıdır. İzoperistaltik, yani barsak hareketlerine paralel oluşturulmalıdır. Bununla birlikte, Carbajo anastomozun mide ön duvarında oluşturulmasını isterken, klinik çalışmalarda iki model arasında fark saptanmamıştır. Ancak Da Sİlva da, posterior anastomozun daha fonksiyonel olduğuna ve mide poşunun daha kolay boşalmasını sağladığına inanmaktadır. Bu aynı zamanda muhtemelen safralı materyalin de daha kolay temizlenmesini sağlamaktadır. Mide-barsak anastomozu yan-yana, posterior, ortalama 30-35 mm olmalıdır.
Stapler-Kartuş Önerileri ve Stapler Hattı Güçlendirme:
Staplerler arasında karşılaştırma yapılan çalışmalarda Ethicon Echelon ile daha fazla kanama bildirilse de, klinik olarak anlamlı değildir. Stapler hattı güçlendirme konusu ise hala tartışmalıdır ve fikir birliği oluşmamıştır. Stapler hattını güçlendirmek için günümüzde fibrin yapıştırıcı, dikiş, butress materyali kullanma gibi metodlar olsa da, faydası ve zararı tam olarak kanıtlanmamış yöntemlerdir. Dolayısıyla vaka özelliklerine göre karar verilmesi önemlidir. Özetle, herhangi bir metodu ekleyerek daha güvenli ameliyat yaptığını söyleyen merkezlerin açıklamaları bilimle bağdaşmamaktadır.
Emilim Azaltan Barsak Mesafesinin Belirlenmesi:
Birleşik Krallık’tan Kamal Mahawar, geçtiğimiz onyıllarda cerrahların Roux-en-Y bypass’ın kısıtlayıcı ve emilim azaltıcı özellikleriyle etkili olduğunun düşünüldüğünü, ancak emilim azaltıcı etkinin prosedürün faydalarını maksimize ettiği anlaşıldığından, giderek emilim azaltıcı mesafenin uzatıldığını ve distal gastrik bypass kavramının doğduğunu belirtiyor.
Roux-en-Y bypasstan sonra total kalori azalmasının sadece % 11’inin emilim azaltıcı etkiden kaynaklandığı biliniyor. Ayrıca, Roux-en-Y ameliyatını en faydalı sonucu 100-200 cm’lik biliopankreatik uzunlukta gösterdiği de belirlenmiş durumda. Roux-en-Y ile olan tecrübelerimiz 150 cm’den fazla barsağı bypasslamanın klinik sonuçlarda anlamlı düzelme sağlamadığı yönünde. Daha uzun biliopankreatik uzunluk artmış nutrisyonel komplikasyonlara yol açıyor. Bu nedenle Mahawar, tek anastomozlu gastrik bypassta barsak mesafesinin 150 cm’den fazla olmaması gerektiğini savunuyor.
Mini Gastrik Bypass’ta Mezenterik Açıklığın Kapatılması:
Mini gastrik bypass ameliyatının Roux-en-Y’ye en büyük üstünlüklerinden biri, ikinci bir barsak-barsak anastomozundan kaçınılması ve internal herni riskinin neredeyse 0 olmasıdır. 1900’lerde Dr Petersen tarafından tanımlanan bu açıklık, Roux-en-Y bypassta barsağı ayırdığımız için oluşuyor, fakat MGB’de böyle bir işleme gerek olmuyor. Bu nedenle ameliyatın en zor kısımlarından biri olan Petersen defektinin kapatılması mini gastrik bypassta zorunlu değildir.
Dünyada 30.000’in üzerinde mini gastrik bypass yapıldığı düşünüldüğünde, internal herni oranının ortalama 5 binde 1 olduğu saptanmış durumda. Roux-en-Y’de ise bu oran uzun vadede yüzde 5’lere kadar yükseliyor. MGB ve internal herniyle ilgili yayınlanmış sadece 4 rapor bulunuyor. Ancak yine de hastada açıklanamayan karın ağrıları varlığında internal herniden şüphelenilmelidir.
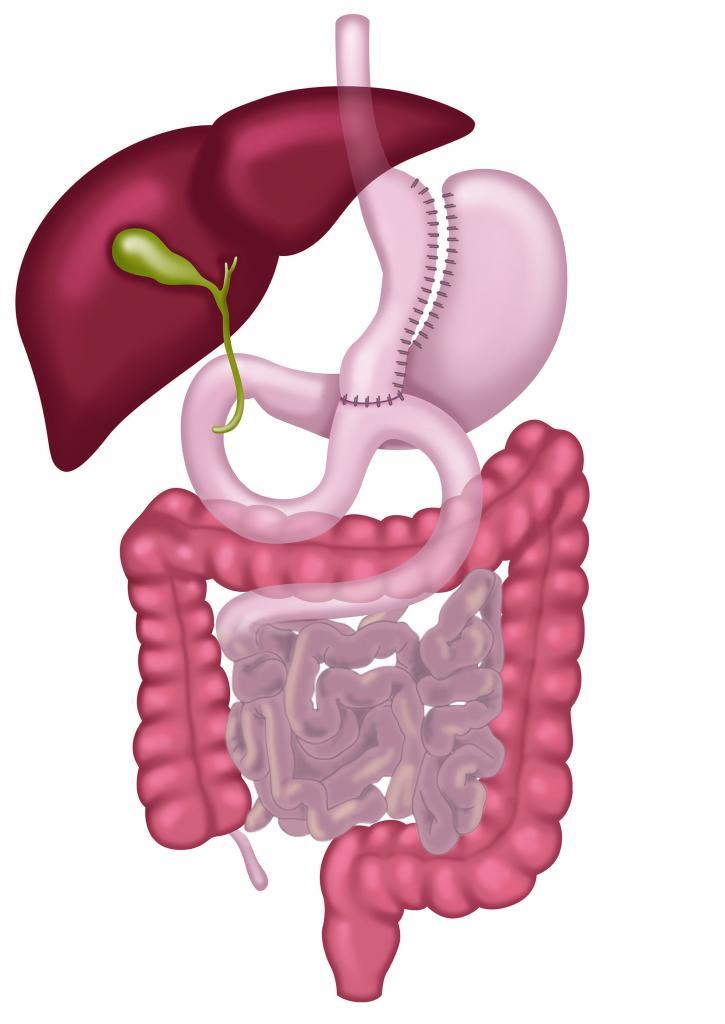
Mini Gastrik Bypass Komplikasyonları, Tanı, Önleme ve Tedavisi:
Roux-en-Y Gastrik Bypassla Mini Gastrik Bypassın Karşılaştırılması:
Mini gastrik bypass kısa sürede tüp mide ve Roux-en-Y gastrik bypassın ardından dünyada en çok uygulanan obezite ameliyatı haline gelmiştir. Çok sayıda çalışmada mini gastrik bypassın daha metabolik bir ameliyat olarak erken postoperatif komplikasyonlar, kilo kaybı ve yandaş hastalıklarda düzelme açısından avantajlı bir ameliyat olduğunu gösteriyor.
Literatürde Mini Gastrik Bypass ile Roux-en-Y Gastrik Bypass’ı karşılaştıran 3 randomize kontrollü çalışma bulunuyor. Lee’nin 2005’de yayınladığı çalışmada 2 yıllık takip sonuçlarına göre mini gastrik bypassın daha az komplikasyona yol açtığı, iki yılda kilo kaybında anlamlı fark olmadığı, aneminin ise biraz daha fazla görüldüğü bildiriliyor.
2019’da yayınlanan daha geniş katılımlı Ruiz-Tovar çalışmasına göre ameliyat riskleri açısından anlamlı fark olmadığı, ancak mini gastrik bypassın daha iyi kilo kaybı ve diyabet, dislipidemi ve hipertansiyonda daha iyi kontrol sağladığı belirtiliyor. Yine bu yıl yayınlanan Robert ve arkadaşlarının YOMEGA çalışması ise mini gastrik bypass ameliyat sürelerinin daha kısa olduğunu, erken komplikasyon oranlarının ise benzer olduğunu gösteriyor. İki grup arasında 2 yıllık kilo kaybı da farklı bulunmamış. Tip 2 diyabet düzelme oranları arasında benzerlik bulunurken, diyabetin tam olarak düzelmesi mini gastrik bypass hastalarında çok daha yüksek. (% 60’a karşılık % 38) Mini gastrik bypass hastalarında nutrisyonel komplikasyonlar ise daha yüksek oranda görülmüştür.
Güncel literatür mini gastrik bypassın daha kısa sürede yapılabileceğini, kilo verme ve metabolik yandaş hastalıklar üzerinde Roux-en-Y gastrik bypasstan daha yüksek etki gösterdiğini, bunun karşılığında ise daha fazla nutrisyonel komplikasyon ve anemiyle karşılaşılabileceğini göstermektedir. Safra reflüsü ile ilişkili risk ise henüz tartışma düzeyinden öteye geçememiş olup, daha fazla çalışma gerekmektedir.
Mini Gastrik Bypass İle İlgili Sorunların Ameliyatla Çözümü
Günümüzde perioperatif görüntüleme yöntemleri ve tanısal tetkikler, cerrahların ameliyathaneye girmeden sorun hakkında bilgili ve hazırlıklı olmasını sağlamaktadır. Bu sayede morbidite, mortalite ve komplikasyon oranları düşmektedir.
Mini gastrik bypass sonrası ameliyatla düzeltilmesi gereken uzun vadeli sorunla karşılaşılması riski çok düşüktür. Batın içine kanama durumunda klasik cerrahi metodlar ve tanısal laparoskopi altın standarttır. Kanayan stapler hattı ise dikiş konulması, klip uygulanması ve hemostatik ajanların kullanılması sorunu çözecektir. Akut marjinal ülser kanamalarında ise yine sütür ve omental flep kullanılabilir. Aynı şekilde gastrik poş kaçakları ve anastomoz kaçakları da tüp mideden farklı olarak dikiş ve omental fleple tedavi edilebilir.
Mini Gastrik Bypass Ameliyatında Kaçak ve Kanamalar
Obezite cerrahisinin tüm metodlarında olduğu gibi, ameliyat sonrası akut kanamalar en sık görülen postoperatif komplikasyonlardandır. Kanama sebebi stapler hattı ise, sindirim sistemi içine veya karın boşluğuna olabilir. Disseke edilen omentum da kaama kaynağı olabilir. Kanama çok şiddetli değilse konservatif olarak, yani kan transfüzyonu ve takiple yönetilebilir. Bazen de endoskopik metodlarla çözülebilir.
Toplam major komplikasyon oranı % 2.7 civarında olup, kanama bunun % 0.9’unu oluşturmaktadır. (Carbajo) Yine Chetan ve arkadaşlarına göre, 12.807 hastalık bir seride, kan nakli, endoskopik işlem veya tekrar laparoskopi gerektiren kanama oranı % 1.12’dir.
Pacheco, 900 vakalık serisinde en sık kanama odağını stapler hattı olarak belirtmiş, ancak sadece 2 vakada kan nakli gerektirmiş, hiçbir hastaya tekrar müdahale gerekmemiştir.
Kaçak oranı konusunda otörler farklı rakamlar bildirmektedir. Carbajo % 1, Rudledge % 1.1 ve Chevallier % 0.6 bildirmektedir. Chetan ise 12.807 vakayı incelemiş ve kaçak oranını % 0.96 bulmuştur.
Daha ilginci, Tovar, mini gastrik bypassta 0 olan kaçak riskini sleeve gastrektomide % 2, Roux en Y gastrik bypassta ise % 1.5 olarak bildirmektedir. Kanama oranını ise yakın olarak bildirmiştir. Bizim serimizde 450 vakada sadece 1 kaçak ve 1 laparoskopi gerektiren akut kanama gelişmiştir. Kaçakta dikişle tedavi yeterli olmuş, kanamada ise odak stapler hattı olduğundan anastomoz hattı tekrar oluşturulmuştur.
Gastrik Ülser
Mini gastrik bypassta mide ülseri gelişimi RnY’den çok farklı değildir. (Jammu) Bu oran % 0.5’den 5’e kadar değişir. Ana etkenler sigara içmek ve NSAID grubu ağrı kesici kullanımıdır. Ayrıca aşırı asid üretimi, alkol, steroid kullanımı, antikoagulan kullanımı ve H.pylori enfeksiyonu da marjinal ülsere yol açabilir.
Üst sindirim sistemi endoskopisi, yani gastroskopi tanı için en önemli yöntemdir ve H.pylori enfeksiyonun değerlendirmek için midenin farklı bölgelerinden biopsi alınmalıdır. Yine endoskopide gastro-gastrik fistül varlığı araştırılmalı, anastomoz civarında eritem veya perforasyon bulguları değerlendirilmelidir. Komplike, iyileşmeyen, tıkayıcı, kanayan, penetre edici veya perfore olan, yani delinen marjinal ülserler cerrahi müdahale gerektirir.
Bu durumda, perforasyon saptanırsa deliğin dikişle kapatılması ve üzerine jejunal veya omental patch uygulanması iyi bir çözümdür. Emilebilir dikiş kullanılmalı ve negatif dren konmalıdır. Bazen gastrojejunostominin tamamen yeniden oluşturulması gerekir. Safrayı saptırmak için Braun anastomozu veya Roux-en-Y rekonstrüksiyonu kullanılabilir.
Bu komplikasyonları önlemenin en iyi yolu, ilk ameliyat sırasında anastomotik iskemiden kaçınılması, uzun bir mide tüpü oluşturulması, gastrojejunostominin gerilimsiz olmasına dikkat edilmesi önemlidir. Erken tanı ve zamanında müdahale ile tam iyileşme sağlanır.
Mini Gastrik Bypass ve Safra Reflüsü Tartışması
Safra asidlerinin enterohepatik dolaşımı, sindirim ve emilimdeki rolleri, metabolik etkileri ve mikrobiyota ile yakın ilişkileri gayet iyi bilinmektedir. Gastrik bypassın tüm çeşitlerinden sonra safra asidlerinin sirkülasyonu değişir. Biliopankreatik barsak kısmında safra emiliminin hafif derecede azalması mini gastrik bypass ameliyatının temel prensiplerindendir. Safranın mide kanserindeki rolü ise bariz şekilde abartılmaktadır.
Daha uzun bir biliopankreatik bacak oluşturulan gastrik bypassta sindirim süreci başlamadan proksimal safra asidi emilimi olabilir. Safra asidleri önceden absorbe edildiği için, gıdanın katıldığı ortak kanalda safra daha düşük oranda bulunur. Bu nedenle bu ameliyatlar safra koruyucu ameliyatlardır ve safra asidi havuzu uzun vadede azalmayacaktır. Kolojenik diare denilen ishal, safra asidinin kötü yan etkilerinden biridir. Ancak standartlara uygun mini gastrik bypass sonrası sık görülmez. Safra normalde kanserojenik bir madde değildir. Ancak kanser gelişiminde bir ko-faktör olabilir. Bununla birlikte, günümüzde safra asidlerinin insanlarda kanserojen olabileceini gösteren indirek kanıtlar da ileri sürülmektedir.
Gastrik bypass ameliyatlarından sonra bildirilen mide kanseri vakalarının çoğunluğu atıl kalan remnant midede bildirilmiştir. Mini gastrik bypass vakalarında anastomoz kanseri tüm dünyada 1 tek vakada bildirilmiştir.
Birleşik Krallık’tan Dr Peter Small, kronik alkalen reflü ile ilişkili mide ya da yemek borusu kanseri üzerinde bazı klinisyenlerin çekincelerini bildirdiğini, oysa bariatrik cerrahinin sadece kilo kaybı ve metabolik değişiklikleri tetikleyerek kanser riskini düşürdüğünün gayet net olduğunu bildiriyor. Buna göre, ince barsağı loop şeklinde mideye birleştirmek bilier gastrite yol açabilir. Ancak bunun displastik değişikliklere yol açtığı gösterilememiştir. Safranın mide poşuna ulaşma olasılığının daha düşük olduğu söylenen Roux-en-Y ameliyatlarından sonra sıklıkla gastrit görülür. Bununla birlikte, Roux-en-Y ve mini gastrik bypass hastalarının karşılaştırıldığı güncel histolojik çalışmalarda safra reflüsü sıklığı, safra reflü indeksi ve Sydney sistem skoru benzer bulunmuştur. Özetle, Roux-en-Y safra reflüsü konusunda mini gastrik bypasstan üstün bulunmamıştır.
H.Pylori daha önemli bir faktördür ve bazı değişikliklerin oluşmasının öncülü olabilir. Billroth II gastrektomi ameliyatından sonra gastrik kanser oranı artışından sorumlu olan H.Pylori enfeksiyonu olabilir. Obezite cerrahisinden önce HP pozitif hastalarda eradikasyon tedavisi ameliyat türüne bakmaksızın mantıklı bir korunma yöntemi olabilir.
Mini gastrik bypassı takiben alkali safranın yemek borusuna reflüsü ve özofajit gelişiminin major bir problem olduğu gösterilememiştir. Dahası veriler MGB ameliyatından sonra özofagusa safra reflüsünün azalabileceğini bile düşündürmektedir.
Özetle, mini gastrik bypass ameliyatından sonra kanser gelişimi açısından risk bildiren hiçbir net veri yoktur ve bu veriler ameliyatı takibeden 20 yıllık süreci kapsamaktadır.
Günümüzde populasyonun neredeyse yarısı kanser riski altındadır ve bu risk obeziteyle artmaktadır. Kilo vermeyi sağlayan ameliyatların kanser riskini azalttığı gösterilmiştir. Bu nedenle, ameliyat sonrası ile ilgili uzun dönem endişelerimizle, kanıtlanmış faydalar arasında bir seçim yapmak durumundayız. Konu mini gastrik bypass olduğunda, korkulduğu gibi safra reflüsünün kanser riskinde artışa yol açtığını gösteren hiçbir tutarlı veri yoktur. Rapor edilen bazı özofagus kanseri vakaları ise daha ziyade mide bandı ve tüp mide gibi salt kısıtlayıcı ameliyatlarla ilişkilidir. Ne olursa olsun bariatrik cerrahlar tüm bariatrik prosedürlerden sonra hasta takibi ve hastaları raporlama konusunda ok dikkatli ve düzenli olmalıdır.
Gastroözofageal Reflü Hastalığı ve Barrett Özofagus
Obez olmayan populasyonda reflü sıklığı % 15-20 aralığındadır. Obez bireylerde ise bu oranın % 50-100 arasında olduğu tahminlenmektedir. Dahası, uzun süren gastroözofageal reflü hastalığı özofagus inflamasyonu ve iyileşme safhasında metaplastik dönüşümlerle ilişkilidir. Yemek borusu mukozası kendini korumak için mideyi kaplayan silindirik epitele dönüşür, ki buna intestinal metaplazi veya Barrett özofagus adı verilir. Ağır reflü vakalarının % 10’unda görülür. Düşük dereceli displazi vakalarında özofagus kanseri gelişme riski yıllık % 0.5-13 olarak hesaplanmıştır. Yüksek dereceli displazide ise % 5-20’lere ulaşır.
Bu nedenle reflü hastalığı veya Barrett özofagus varlığı mutlaka ameliyat öncesi endoskopiyle değerlendirilmelidir. Bu sayede komplike reflü hastalığı riski önlenebilir. Endoskopide özofajit belirtileri yoksa, semptomları değerlendirmede impedans Ph çalışmaları kullanılabilir.
Biliopankreatik barsak uzunluğu malnutrisyonda en önemli faktördür. Mahawar ve arkadaşlarının çok sayıda çalışmasında bu mesafenin 150 cm ve altında tutulması gerektiği bildirilmiştir. Bununla birlikte bu mesafe kısaldıkça safra asidlerinin konsantrasyonu artmaktadır ve bilier reflü riski de ona paralel artacaktır.
Barrett özofagusu ve reflü hastalığını effektif şekilde tedavi etmek için yaşam tarzı değişiklikleri ve ilaç tedavisi ilk basamaktır. Obezite cerrahisiyle kilo verilmesi reflü belirtilerindeki iyileşmenin ana faktörüdür. Asid reflüsünü tedavi etmek için H2 reseptör antagonistleri, proton pompa inhibitörleri (PPI) ve sukralfat kullanılabilir. Safra reflüsünü tedavi etmek içinse pek çok ilaç denenmiş, fakat kısmen fayda sağlanmıştır. Bunlar ursodeoksikolik asid, safra asidi sekestreleri, PPI, prokinetik ilaçlar ve Baklofendir.
Mini gastrik bypasstan sonra durdurulamayan reflü durumunda Roux-en-Y revizyonu literatürde önerilmektedir. Yüksek riskli vakalarda ise ameliyat tamamen geriye dönüştürülebilir.
Emilim Azalması ve Protein Kalori Malnutrisyonu
Schikora MGB’nin pozitif etkilerinin muhtemelen daha uzun barsak mesafesine bağlı olduğunu ileri sürmektedir. Atlanan barsak mesafesi arttıkça malnutrisyon riski de artmaktadır. Üstelik hastaların bir çoğu ameliyat öncesi de nutrisyonel eksiklikler yaşamaktadır. Bu nedenle ameliyattan önce bunların kontrol edilmesi ve eksikliklerin tamamlanması önemlidir. En sık eksikliği görülen değerler B1, B6, B12, folat, demir, Vitamin A, Vitamin D, Vitamin E, Vitamin K, çinko ve albumindir. Makro ve mikrobesinler sindirim sisteminin farklı bölgelerinden emilirler. Bu nedenle bariatrik cerrahiden sonra çeşitli nutrisyonel eksiklikler görülebilir. Bu amaçla hastalar yakından izlenmeli ve herhangi bir nutrisyonel eksikliğe derinleşmeden müdahale edilmelidir.
Revizyon Cerrahisi Olarak Mini Gastrik Bypass ve Hasta Takibi
Mini Gastrik Bypass Sonrası Safra Yolları İle İlgili Komplikasyonlar
Obezite cerrahisini takiben safra kesesinde taş oluşumu oldukça sık (% 30-50) olmasına rağmen, safra kesesinin alınmasını gerektiren semptomatik safra taşı oranı tüp mide ameliyatından sonra % 3.5-6.1, Roux-en-Y bypasstan sonra % 6.1-10.6 gibi düşüktür. Mini gastrik bypasstan sonra safra kesesi ameliyatı oranı % 2 olarak bildirilmiştir.
Safra kesesinde taş oluşma riskinin artması ve ameilyattan sonra safra yollarına endoskopik olarak ulaşmanın güç olması nedeniyle bazı otörlerce bypass ameliyatlarında koruyucu kolesistektomi önerilmektedir. Benim de içinde olduğum diğer grup ise, mutlaka ameliyat öncesi ultrason yapılması, taş saptanırsa önce kesenin alınması, relatif olarak düşük belirti verme riski nedeniyle aynı seansta kesenin de alınmasının zorunlu olmadığını düşünmektedir. Safra kesesinde taş oluşan hastaların % 60-80’i belirti vermemektedir.
Safra taşlı oluşumunu engellemek için özellikle hızlı kilo verme döneminde Ursodeoxykolik asid kullanımı İstanbul Bariatric Center rutin uygulamasıdır. Mevcut veriler aynı seansta safra kesesini almanın zorunlu olmadığını düşündürmektedir. Belirti veren taşlarda ise safra ameliyatı bariatrik ameliyattan önce gerçekleştirilebilir. Risk değerlendirmesini cerrah yapmalı, aynı seansta ya da önce yapmayı değerlendirmelidir.
Mini Gastrik Bypass Sonrası Kilo Geri Alımı ve Revizyonel Cerrahi Endikasyonları
MGB sonrasında kaçaklar, darlıklar veya ülser perforasyonları nedeniyle tekrar ameliyat gerekebilir. Daha az invaziv metodlarla da başarılı sonuçlar alınabildiği gösterilmiştir. Literatürde mini gastrik bypass sonrası kilo geri alımı oranı düşüktür. Bu durumda revizyon için Triple Attack (üçlü saldırı) denen metod kullanılabilir. Bu yaklaşım mide poşunun küçültülmesini, anastomoz çapının daraltılmasını ve emilim azaltıcı barsak mesafesinin arttırılmasını (toplam barsak uzunluğunun üçte biri) içermektedir. Ki bu yaklaşım İstanbul Bariatric Center olarak bizim Roux-en-Y revizyonlarında uyguladığımız rutin metoddur. (Videoyu izlemek için tıklayınız)
Mini Gastrik Bypass Revizyon Teknikleri
Mini gastrik bypassta nadiren de olsa kanama, darlık, perforasyon, aşırı kilo kaybı, durdurulamayan malnutrisyon, kilo geri alımı, yetersiz kilo verme veya reflü gibi değişik nedenlerle revizyon ameliyatları gerekebilir. Kilo geri alımı kavramını standardize etmek gerekirse:
-Kaybedilen kilonun % 25’ten fazlasının geri alınması
-İnilen en düşük kilodan sonra 10 kilo ve fazlasının geri alınması
-5 BMI değeri geri alınması
Komplikasyonlar için Roux-en-Y bypassa revizyon bir seçenek olabilir. Ancak daha doğrusu barsak uzunluğunun toplam barsak mesafesine göre yeniden ayarlanması çoğu zaman sorunu çözecektir. Mini gastrik bypassta tamamen normal anatomiye revizyon da mümkündür ve deneyimli ellerde son derece rahatlıkla gerçekleştirilebilir.
Revizyon Ameliyatı Olarak Mini Gastrik Bypass
Özellikle kısıtlayıcı ameliyatlardan sonra yetersiz kilo verme veya kilo geri alımı için giderek artan sayıda revizyon cerrahisi talebi doğmaktadır. Literatürde kısıtlı veri olsa da, kısıtlayıcı ameliyatlardan sonra yapılan mini gastrik bypassla primer MGB karşılaştıırldığında, ameliyatın gayet güvenli olduğunu, ancak yaşam kalitesinin revizyon sonrası daha düşük olduğunu görüyoruz. Yine başka çalışmalarda da gastrik band ameliyatı ve tüp mide ameliyatı sonrası mini gastrik bypass revizyonu son derece güvenli ve etkili görünmektedir. MGB revizyonel Roux-en-Y’den daha başarılı zayıflama sunmaktadır. Ancak anemi uzun vadede izlenmesi gereken bir sorundur.
Sleeve gastrektomiden sonra SADI revizyonu da güvenilir ve tatminkar kilo kaybı sağlayan bir başka revizyon türüdür. Mini gastrik bypass revizyonel cerrahi anlamında Roux-en-Y’den kesinlikle üstün, SADI’ye yakın sonuçlar sunmaktadır.
Mini Gastrik Bypasstan Sonra Hasta Takibi
Obez hastalarda ameliyat öncesinde de vitamin mineral eksiklikleri olabileceğinden, bunlar ameliyattan önce mutlaka incelenmeli ve tamamlanmalıdır. Ameliyattan önce tamamlanması ve yapılması gerekenler:
-Vitamin B1, B12, D
-Kalsiyum
-H.Pylori eradikasyonu
-Endoskopi
Ameliyattan sonra yapılması gerekenler ise şunlardır:
-1. yılda 3-6-9-12. aylarda full biokimya tetkiği
-2. yılda her 6 ayda bir tetkik
-Daha sonra yıllık tetkik
-Vitamin B1, B12, D izlemi ve gerekirse takviyesi
-Hb düzeyi, kalsiyum, PTH takibi ve takviyesi
-Karaciğer fonksiyon testleri, protein ve albumin seviyelerinin takibi
-6 ve 9. aylarda kolesistit açısından erken ultrason.
-1 ve 3. yıllarda endoskopi önerilir.
Bypass Ameliyatlarından Sonra Mide Koruyucu Kullanımı
Gastrik bypass ameliyatlarından sonra marjinal ülser denilen, mide-barsak bileşkesi ülserleri bilinen bir komplikasyondur. Hastaların % 1-16’sında bildirilmiştir. Çeşitli araştırmacılar mini gastrik bypass sonrası da benzer oranlar bildirmiştir. Mide asidi hastalığın oluşumunda bir rol oynar. Bu nedenle ameliyattan sonra obezite cerrahlarının çoğu rutin olarak mide koruyucuları kullanırlar.
Burada problem asit saldırısına karşı relatif olarak savunmasız olan barsak mukozasıdır. Ülsere neden olan bazı faktörler ise şunlardır:
-Büyük mide poşu (teknik hata)
-NSAID ağrı kesici kullanımı ve sigara tüketimi
-Mukozal beslenme bozukluğu (teknik hata)
-Gastrogastrik fistül (kalan midenin ürettiği asidin barsak bileşkesine geçmesi)
-Yabancı cisim reaksiyonu (stapler ve dikişler)
-Daha önceden H.Pylori kolonizasyonu
Bariatrik cerrahların çoğu gastrik bypass ameliyatlarından sonra mide koruyucuyu rutin kullansalar da, literatürde bunun faydalarını destekleyen kanıtlar yetersizdir. Marjinal ülser oluşumu erken ve geç dönemde olabilir. Erken marjinal ülserlerde anastomozda kanlanma sorunları, geç dönemde mide asidinde artış neden olabilir. Mini gastrik bypasstan sonra mide koruyucu kullanımının marjinal ülseri azaltabileceği düşünülmektedir, ancak kullanım süresi net değildir. Birçok cerrah 6 ay boyunca önermektedir. (Hamburg Konsensus toplantısı-Haziran 2019)
İdeal Multidisipliner Takip
Obezite cerrahisi sonrası effektif, yüksek kaliteli, güvenli ve kapsayıcı bir takip ve bakım süreci gerekir. Bunu da ancak bu konuda uzmanlaşmış deneyimli ve donanımlı merkezler sağlayabilir. Multidisipliner takip hem başarı oranlarını arttırır, hem yaşam kalitesini yükseltir, hem de daha hızlı derlenme ve iyileşme sağlar.
Multidisipliner ekibin içinde obezitede uzmanlaşmış dahiliye ve endokrinoloji uzmanları, anestezistler, nefrologlar, hepatologlar, solunum hastalıkları uzmanları, jinekologlar, kardiyologlar, endoskopistler, psikologlar ve beslenme uzmanları yer alır. Bu ekip doğru hastanın doğru bariatrik cerrahiye yönlendirilmesini, uzun süreli kilo kaybının sağlanması ve korunmasını, akut ve kronik komplikasyonların derhal farkına varılmasını ve metabolik sorunların düzeltilmesini sağlar. Bu nedenle ameliyat olacağınız merkezi ve cerrahı sadece maliyet bazında değil, tüm bunları araştırarak belirlemenizi öneririz.
Referanslar:
- Mahawar KK, Jennings N, Brown J, et al. BMini^ gastric bypass: systematic review of a controversial procedure. Obes Surg. 2013;23(11):1890–8. https://doi.org/10.1007/s11695-013-1026-8.
- Musella M, Susa A, Greco F, et al. The laparoscopic mini-gastric bypass: the Italian experience: outcomes from 974 consecutive cases in a multicenter review. Surg Endosc. 2014;28(1):156–63. https://doi.org/10.1007/s00464-013-3141-y.
- Kular KS, Manchanda N, Rutledge R. A 6-year experience with 1, 054 mini-gastric bypasses—first study from Indian subcontinent. Obes Surg. 2014;24(9):1430–5. https://doi.org/10.1007/s11695- 014-1220-3.
- Chevallier JM, Arman GA, Guenzi M, et al. One thousand single anastomosis (omega loop) gastric bypasses to treat morbid obesity in a 7-year period: outcomes show few complications and good efficacy. Obes Surg. 2015;25(6):951–8. https://doi.org/10.1007/ s11695-014-1552-z.
- Mahawar KK, Kular KS, Parmar C, et al. Perioperative practices concerning one anastomosis (mini) gastric bypass: a survey of 210
- O’Kane M, Pinkney J, Aasheim E et al. BOMSS Guidelines on perioperative and postoperative biochemical monitoring and micro- nutrient replacement for patients undergoing bariatric surgery. Adopted by BOMSS Council September 2014. http://www. bomss.org.uk/wp-content/uploads/2014/09/BOMSS-guidelines- Final-version1Oct14.pdf Last Accessed on 7th July’ 2017
- Mechanick JI, Youdim A, Jones DB, et al. Clinical practice guide- lines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient—2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring). 2013;21(Suppl 1):S1–27. https://doi.org/ 10.1002/oby.20461.
- Lee WJ, Ser KH, Lee YC, et al. Laparoscopic Roux-en-Y vs. mini- gastric bypass for the treatment of morbid obesity: a 10-year expe- rience. Obes Surg. 2012;22(12):1827–34. https://doi.org/10.1007/ s11695-012-0726-9.
- Mahawar KK, Carr WR, Balupuri S, et al. Controversy surrounding ‘mini’ gastric bypass. Obes Surg. 2014;24(2):324–33. https://doi. org/10.1007/s11695-013-1090-0.
- Mahawar KK, Aggarwal S, Carr WR, et al. Consensus statements and bariatric surgery. Obes Surg. 2015;25(6):1063–5. https://doi. org/10.1007/s11695-015-1606-x.
- Rubino F, Nathan DM, Eckel RH, et al. Metabolic surgery in the treatment algorithm for type 2 diabetes: a joint statement by inter- national diabetes organizations. Obes Surg. 2017;27(1):2–21. https://doi.org/10.1007/s11695-016-2457-9.
- Gagner M, Hutchinson C, Rosenthal R. Fifth International Consensus Conference: current status of sleeve gastrectomy. Surg Obes Relat Dis. 2016;12(4):750–6. https://doi.org/10.1016/j.soard. 2016.01.022.
- Mahawar KK, Borg CM, Kular KS, et al. Understanding objections to one anastomosis (mini) gastric bypass: a survey of 417 surgeons not performing this procedure. Obes Surg. 2017; https://doi.org/10. 1007/s11695-017-2663-0.
- Mahawar KK. Key features of an ideal one anastomosis/mini- gastric bypass pouch. Obes Surg. 2017;27(6):1630–1. https://doi. org/10.1007/s11695-017-2673-y.
- Carbajo MA, Luque-de-León E, Jiménez JM, et al. Laparoscopic one-anastomosis gastric bypass: technique, results, and long-term follow-up in 1200 patients. Obes Surg. 2017;27(5):1153–67. https://doi.org/10.1007/s11695-016-2428-1.
- Kular KS, Prasad A, Ramana B, et al. Petersen’s hernia after mini (one anastomosis) gastric bypass. J Visc Surg. 2016;153(4):321.https://doi.org/10.1016/j.jviscsurg.2016.05.010.
- Mahawar KK. Petersen’s hernia may be commoner after OAGB/ MGB than previously reported. Obes Surg. 2017; https://doi.org/ 10.1007/s11695-017-3001-2.
- Mahawar KK, Sharples AJ. Contribution of malabsorption to weight loss after Roux-en-Y gastric bypass: a systematic review. Obes Surg. 2017;27(8):2194–206. https://doi.org/10.1007/s11695- 017-2762-y.
